Un trapianto di cornea sostituisce tessuto corneale malato o sfregiato con tessuto sano tessuto da un donatore di organi.
Esistono due tipi principali di trapianti di cornea: trapianto di cornea tradizionale a tutto spessore (noto anche come cheratoplastica penetrante o PK) e trapianto di cornea dello strato posteriore (noto anche come cheratoplastica endoteliale, o EK).
Un innesto sostituisce il tessuto corneale centrale, danneggiato a causa di malattie o lesioni agli occhi, con tessuto corneale sano donato da una banca degli occhi locale. Una cornea malsana influisce sulla vista disperdendo o distorcendo la luce e provocando abbagliamento e visione offuscata. Potrebbe essere necessario un trapianto di cornea per ripristinare la visione funzionale.
La malattia dellocchio corneale è la quarta causa più comune di cecità (dopo cataratta, glaucoma e degenerazione maculare legata alletà) e colpisce più di 10 milioni di persone in tutto il mondo . *
Più di 47.000 trapianti di cornea saranno eseguiti negli Stati Uniti nel 2013, secondo una stima della Eye Bank Association of America. Dal 1961, più di un milione di persone si sono ripristinate la vista con un trapianto di cornea.
Hai bisogno di un trapianto di cornea?
Una cornea sana e chiara è essenziale per una buona visione. Se la cornea è danneggiata a causa di malattie degli occhi o lesioni agli occhi, può diventare gonfia, cicatrizzata o gravemente deformata e distorcere la vista.
Un trapianto di cornea potrebbe essere necessario in casi di condizioni come la trichiasi , dove le ciglia si girano verso linterno e sfregano contro la superficie dellocchio, provocando cicatrici e perdita della vista.
> 
Potrebbe essere necessario un trapianto di cornea in caso di condizioni come la trichiasi, in cui le ciglia si girano verso linterno e si sfregano contro la superficie dellocchio, provocando cicatrici e perdita della vista.
Un trapianto di cornea può essere necessario se gli occhiali o le lenti a contatto non possono ripristinare la tua visione funzionale o se il gonfiore doloroso non può essere alleviato da farmaci o lenti a contatto speciali.
Alcune condizioni possono influenzare la chiarezza della tua cornea e metterti a maggior rischio di insufficienza corneale. Questi includono:
-
Cicatrici da infezioni, come herpes oculare o cheratite fungina.
-
Cicatrici da trichiasi, quando le ciglia crescono verso linterno , verso locchio e sfregare contro la cornea.
-
Condizioni ereditarie come la distrofia di Fuchs.
-
Malattie degli occhi come come cheratocono avanzato.
-
Assottigliamento della cornea e forma corneale irregolare (come nel caso del cheratocono).
-
Rare complicazioni da Chirurgia LASIK.
-
Ustioni chimiche della cornea o danni da lesioni agli occhi.
-
Gonfiore eccessivo (edema) del cornea.
-
Rigetto dellinnesto a seguito di un precedente trapianto di cornea.
-
Insufficienza corneale dovuta a complicanze della chirurgia della cataratta.
Sei un candidato al trapianto di cornea?
Viene eseguito un trapianto di cornea per migliorare la funzione della cornea e migliorare la visione. Se il dolore è causato da una malattia o cornea danneggiata, una cornea trans può alleviare questo sintomo.
Tenendo a mente questi fattori, dovresti anche considerare alcune importanti domande prima di decidere di sottoporsi a un trapianto di cornea:
-
Il tuo la visione funzionale ostacola le tue prestazioni lavorative o la tua capacità di svolgere le attività quotidiane?
-
La tua visione può essere corretta con misure speciali
o altre misure meno invasive?
-
In che modo il costo dellintervento di trapianto di cornea influenzerà la tua situazione finanziaria se
non copre tutto, dallo screening pre-operatorio alle consultazioni post-operatorie? p>
-
Riesci a prenderti abbastanza tempo libero dal lavoro o dalla scuola (fino a sei mesi a un anno in alcuni casi) per riprenderti correttamente?
Tutte queste domande, insieme a uno screening approfondito e alla consultazione con il tuo oculista, devono essere attentamente considerate prima di prendere la decisione finale di sottoporsi a un trapianto di cornea.
Prima di una procedura di cheratoplastica
Una volta che tu e yo Il tuo oculista decide che un trapianto di cornea è lopzione migliore per te, il tuo nome è inserito in un elenco presso una banca degli occhi locale. Potrebbe essere necessario attendere alcuni giorni o settimane prima che il tessuto adatto dellocchio di un donatore diventi disponibile per un trapianto di cornea.
Prima che una cornea di donatore venga rilasciata per luso nella chirurgia del trapianto, viene verificata la chiarezza e sottoposto a screening per la presenza di malattie come lepatite e lAIDS, in conformità con i severi standard medici della Eye Bank Association of America e le normative FDA.
Solo le cornee che soddisfano queste rigorose linee guida vengono utilizzate nel trapianto di cornea intervento chirurgico per garantire la salute e la sicurezza del ricevente dellinnesto.
Durante un trapianto di cornea
Il tuo chirurgo oculista somministrerà prima lanestesia locale o generale, a seconda della tua salute, età, lesioni agli occhi o malattie e se preferisci o meno essere addormentato durante la procedura.
Se viene utilizzata lanestesia locale, viene praticata uniniezione nella pelle intorno allocchio per rilassare i muscoli che controllano il battito di ciglia e i movimenti degli occhi e vengono utilizzati colliri per intorpidire locchio. Sarai sveglio durante la procedura e la maggior parte delle persone non segnalerà alcun disagio.
Dopo che lanestesia ha avuto effetto, viene utilizzato uno strumento chiamato speculum palpebrale per mantenere le palpebre aperte. Il chirurgo misura quindi il area corneale interessata per determinare la dimensione del tessuto donatore necessario.
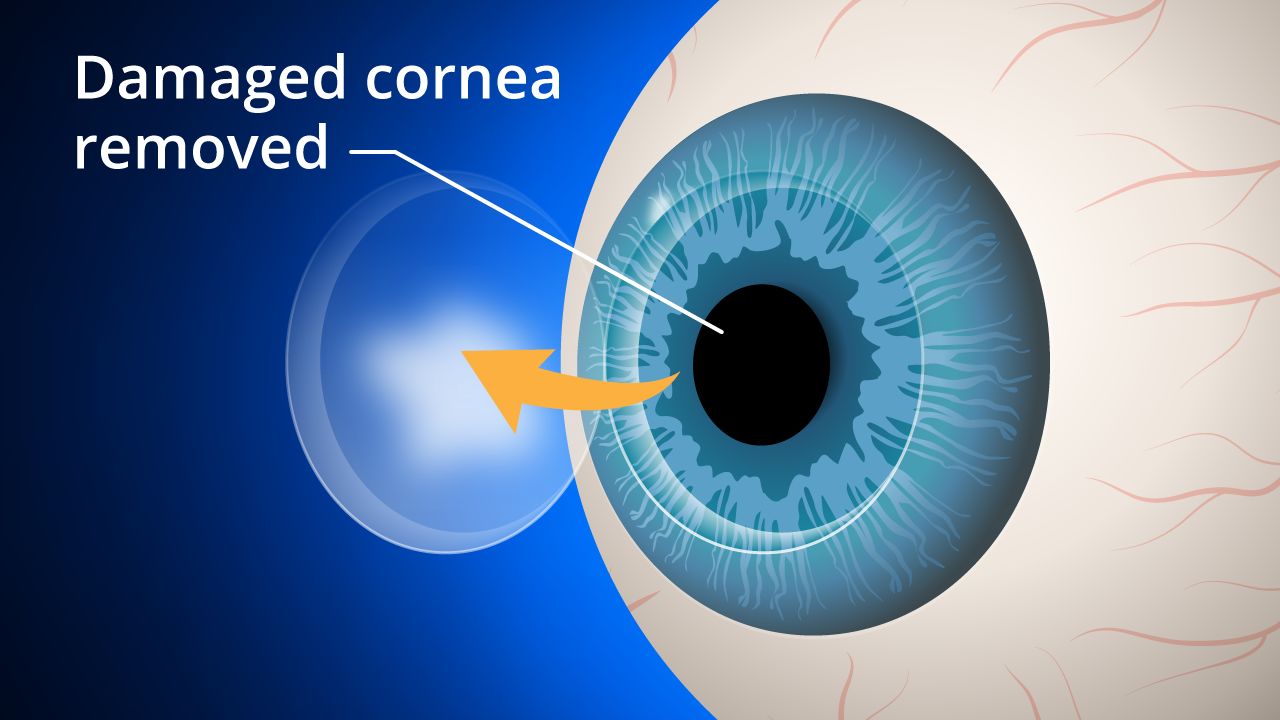
Chirurgia tradizionale del trapianto di cornea. Durante la chirurgia tradizionale del trapianto di cornea, o cheratoplastica penetrante (PK), una sezione di tessuto a tutto spessore a forma di bottone circolare viene rimosso dalla cornea malata o lesa utilizzando uno strumento chirurgico di taglio chiamato trapano o un laser a femtosecondi.
Un “bottone” corrispondente dal tessuto donatore viene quindi posizionato e suturato in posizione. Le suture (punti di sutura ) rimangono in posizione in genere per un anno o più dopo lintervento chirurgico.
Infine, uno scudo di plastica viene posizionato sullocchio per proteggerlo durante la guarigione.
La chirurgia di cheratoplastica penetrante richiede generalmente uno due ore e la maggior parte delle procedure vengono eseguite in uscita base paziente, il che significa che puoi tornare a casa poco dopo lintervento (anche se avrai bisogno di qualcuno che ti accompagni a casa).
Cheratoplastica endoteliale. Nellultimo decennio, una versione più recente della chirurgia del trapianto di cornea chiamata cheratoplastica endoteliale (EK) è stata introdotta per determinate condizioni corneali.
La cheratoplastica endoteliale sostituisce selettivamente solo lo strato più interno della cornea (endotelio) e lascia il tessuto corneale sovrastante intatto. Lendotelio controlla lequilibrio dei liquidi nella cornea e, se si danneggia o si ammala, ciò può causare un significativo gonfiore della cornea e perdita della vista.
In EK, il chirurgo esegue una piccola incisione e posiziona un disco sottile di tessuto donatore contenente uno strato di cellule endoteliali sano sulla superficie posteriore della cornea. Una bolla daria viene utilizzata per posizionare il nuovo strato endoteliale in posizione. La piccola incisione è autosigillante e in genere non sono necessarie suture.
Donazione di tessuto oculare
Chi può essere un donatore di tessuto corneale?
Quanti anni ha troppo donare tessuto oculare per un trapianto di cornea?
Una decina di anni fa, era comune per i chirurghi rifiutare le cornee di persone di età superiore ai 65 anni. Ma il Cornea Donor Study ha concluso che è probabile che le cornee di persone di età compresa tra 34 e 71 anni rimangano in buona salute per la maggior parte dei riceventi dopo 10 anni, con una percentuale di successo del 75%.
Negli Stati Uniti, circa tre un quarto delle cornee proviene da questa fascia di età, con un terzo da persone di età compresa tra 61 e 70 anni.
Poiché le cornee di persone di età inferiore a 34 anni eseguono meglio i trapianti incorneali, è stato suggerito che i più giovani dovrebbero ricevere questi cornee.
Ma Mark Mannis, MD, cattedra di oftalmologia presso lUniversità della California, Davis, e co-presidente dello studio, ha commentato: “Sebbene i risultati suggeriscano che la corrispondenza per età può essere appropriata per i più giovani donatori e pazienti, non riteniamo sia necessario nella stragrande maggioranza dei casi. “
USA le banche degli occhi forniscono cornee anche ad altri paesi – nel 2012 sono state esportate circa 20.000 cornee – ma il fabbisogno è molto maggiore dellofferta.
Se desideri saperne di più sulla donazione di organi e tessuti, visita la sezione Donazioni Sito web di Life America.
Il tipo più comune di procedura EK è chiamata Stripping Endotelial Keratoplasty di Descemet, o DSEK. LAmerican Academy of Ophthalmology nel 2009 ha approvato DSEK come superiore alla procedura convenzionale di trapianto di cornea a tutto spessore (cheratoplastica penetrante) per migliori risultati visivi e stabilità, nonché meno fattori di rischio.
La cheratoplastica endoteliale presenta numerosi vantaggi rispetto alla cheratoplastica penetrante a tutto spessore. Questi includono: recupero più rapido della vista; minor tempo di intervento; minimo rimozione del tessuto corneale (e quindi minore impatto sullintegrità strutturale dellocchio e minore suscettibilità alle lesioni); nessuna complicanza della sutura correlata; e ridotto rischio di astigmatismo dopo lintervento chirurgico.
Allinterno di un Per un periodo di tempo relativamente breve, la procedura di innesto corneale EK è diventata la tecnica preferita per i pazienti con distrofia di Fuchs e altri disturbi endoteliali della cornea. Tuttavia, la PK tradizionale a tutto spessore è ancora lopzione più appropriata quando la maggior parte della cornea è malata o sfregiata.
Recupero da un trapianto di cornea
Il tempo di recupero totale del trapianto di cornea può essere fino a un anno o più. Inizialmente, la tua vista sarà sfocata per i primi mesi – e in alcuni casi potrebbe essere peggiore di prima – mentre locchio si abitua alla sua nuova cornea.
Man mano che la tua vista migliora, gradualmente sarai in grado di tornare alle normali attività quotidiane. Per le prime settimane sono vietati esercizi pesanti e sollevamento di pesi. Tuttavia, dovresti essere in grado di tornare al lavoro entro una settimana dallintervento, a seconda del tuo lavoro e della velocità con cui migliora la tua vista.
I colliri steroidei verranno prescritti per diversi mesi per aiutare il tuo corpo ad accettare il nuovo innesto corneale, così come altri farmaci per aiutare a controllare linfezione, il disagio e il gonfiore. Dovresti proteggere gli occhi in ogni momento indossando uno scudo o un paio di occhiali in modo che nulla inavvertitamente urti o entri nei tuoi occhi.
Se i punti sono stati utilizzati nel tuo intervento chirurgico, di solito vengono rimossi da tre a 17 mesi dopo lintervento, a seconda della salute dei tuoi occhi e della velocità di guarigione. È possibile regolare le suture che circondano il nuovo tessuto corneale per ridurre la quantità di astigmatismo derivante da una superficie oculare irregolare.
Come con qualsiasi tipo di intervento chirurgico, segui sempre le istruzioni del tuo chirurgo oculista per aiutarti ridurre al minimo le complicanze del trapianto di cornea e accelerare la guarigione.
Rigetto del trapianto di cornea
I trapianti di cornea vengono eseguiti di routine e hanno una ragionevole percentuale di successo. In effetti, gli innesti di cornea sono i più riusciti di tutti i trapianti di tessuto.
Il rigetto del trapianto di cornea può essere invertito in 9 casi su 10 se rilevato abbastanza presto.
Come qualsiasi altra procedura chirurgica, un trapianto di cornea comporta alcuni rischi. Ma, per la maggior parte delle persone, il miglioramento o il ripristino della vista supera le potenziali complicazioni associate allintervento di trapianto di cornea. È una decisione molto personale per un paziente decidere di sottoporsi a un intervento chirurgico di trapianto di cornea.
Le complicanze di un trapianto di cornea possono essere significative e possono includere il rigetto del trapianto di cornea, infezioni agli occhi e problemi associati alluso di punti.
Il rigetto del tessuto del donatore è la complicanza più grave dopo un trapianto di cornea e si verifica nel 5-30% dei pazienti. Il rigetto del trapianto si verifica quando il sistema immunitario del tuo corpo rileva la cornea del donatore come un corpo estraneo e attacca e cerca di distruggerla.
La ricerca ** indica che il glaucoma e il gonfiore della cornea associati a precedenti interventi di cataratta possono aumentare le tue possibilità di rigetto del trapianto di cornea.
Riconoscere i principali segnali di pericolo del rigetto del trapianto di cornea è il primo passo per prevenire il fallimento dellinnesto. Questi possono essere ricordati utilizzando lacronimo RSVP:
-
Rossore
-
Sensibilità estrema alla luce
-
Visione ridotta
-
Dolore
I segni di rigetto possono manifestarsi già un mese o anche diversi anni dopo lintervento. Il tuo oculista prescriverà farmaci che possono aiutare a invertire il processo di rigetto . Se rilevato precocemente, linnesto avrà successo 9 volte su 10, secondo la Cornea Research Foundation of America.
Se il tuo innesto fallisce, il trapianto di cornea può essere ripetuto. lurgenza ha generalmente buoni risultati, i tassi di rigetto complessivi aumentano con il numero di trapianti di cornea che hai.
Vista dopo un trapianto di cornea
La tua vista dovrebbe migliorare gradualmente alcune settimane dopo un innesto di cornea , ma potrebbero essere necessari da un paio di mesi a un anno per avere una visione stabile nellocchio che riceve il tessuto del donatore.
Dopo la cornea il trapianto è completamente guarito, è possibile sottoporsi a intervento chirurgico agli occhi LASIK per migliorare la vista.
Ti verrà lasciato un certo grado di miopia (miopia) e astigmatismo, perché la curva del nuovo tessuto corneale non può “corrispondere esattamente alla curva della cornea naturale.
La rifrazione post-operatoria è alquanto imprevedibile e grandi quantità di astigmatismo rappresenteranno ancora una sfida durante ladattamento quei pazienti con gli occhiali in seguito.
Lievi errori di rifrazione causati da un intervento chirurgico di trapianto di cornea possono essere corretti con gli occhiali ; altrimenti sono necessarie lenti a contatto.
Le lenti a contatto rigide permeabili ai gas, note anche come lenti RGP o GP, e le lenti a contatto ibride di solito sono i contatti più adatti per i pazienti con trapianto di cornea a causa dellirregolarità della cornea dopo il trapianto . Tuttavia, anche le lenti a contatto morbide sono spesso unopzione.
Poiché la tua vista fluttuerà durante i primi mesi successivi allintervento, è consigliabile attendere fino a quando il tuo oculista ti dirà che la tua vista è stabile prima di te riempire una prescrizione di occhiali o sono dotati di lenti a contatto.
Dopo che locchio è completamente guarito e tutti i punti utilizzati sono stati rimossi, potresti essere idoneo a sottoporsi a chirurgia oculare laser come LASIK o PRK per migliorare le tue capacità vedere con o senza occhiali o lenti a contatto riducendo miopia e astigmatismo.
Cornee artificiali e cornee biosintetiche
Il tessuto donatore umano è lopzione preferita e di maggior successo per sostituire una cornea malata o lesa. Tuttavia, per i pazienti che sono ad alto rischio di fallimento del trapianto di cornea con un donatore umano (come più trapianti di cornea umana falliti) e non hanno altre opzioni per migliorare la vista, potrebbe essere utilizzato tessuto corneale artificiale.
Artificiale le cornee, note anche come “cheratoprotesi” o “K-pro”, sono costituite da un materiale biologicamente inerte e sono tipicamente riservate a pazienti affetti da: una grave malattia autoimmune; ustioni chimiche; accesso limitato o nullo al tessuto donatore umano; o hanno avuto più precedenti fallimenti di trapianto da donatori umani.
Unaltra area di ricerca in corso sono le cornee biosintetiche. Il gruppo di risultati1 gruppo di risultati2 gruppo di risultati3 gruppo di risultati4 di un recente studio clinico in fase iniziale ha dimostrato che una cornea biosintetica prodotta da un gene umano che regola la produzione naturale di collagene può rigenerare e riparare il tessuto oculare danneggiato.
Mentre il campo di cornee biosintetiche è ancora agli inizi, con ulteriori ricerche questo approccio potrebbe potenzialmente essere unopzione efficace se il tessuto donatore umano non è appropriato o disponibile.
Anche Aimee Rodrigues ha contribuito a questo articolo.
Note e riferimenti
* Cecità corneale: una prospettiva globale. Bollettino dellOrganizzazione mondiale della sanità. Marzo 2001.
** Fattori di rischio del destinatario per fallimento del trapianto nello studio sul donatore di cornea. Oftalmologia. Giugno 2009.
*** Unalternativa biosintetica al tessuto donatore umano per indurre la rigenerazione corneale: follow-up di 24 mesi di uno studio clinico di fase 1. Medicina traslazionale scientifica. Agosto 2010.
Pagina aggiornata a giugno 2017