Un transplant de cornee înlocuiește țesutul corneei bolnav sau cicatricial țesut de la un donator de organe.
Există două tipuri principale de transplanturi de cornee: transplantul de cornee tradițional, cu grosime completă (cunoscut și sub numele de cheratoplastie penetrantă sau PK) și transplantul de cornee al stratului posterior (cunoscut și sub numele de keratoplastie endotelială, sau EK).
O grefă înlocuiește țesutul cornean central, deteriorat din cauza bolii sau a leziunilor oculare, cu țesut corneean sănătos donat de la o bancă locală de ochi. O cornee nesănătoasă vă afectează vederea prin împrăștierea sau distorsionarea luminii și provocând orbire și vedere încețoșată. Un transplant de cornee poate fi necesar pentru a vă restabili vederea funcțională.
Boala oculară a corneei este a patra cauză cea mai frecventă de orbire (după cataractă, glaucom și degenerescență maculară legată de vârstă) și afectează peste 10 milioane de oameni din întreaga lume . *
Peste 47.000 de transplanturi de cornee vor fi efectuate în Statele Unite în 2013, conform unei estimări a Eye Bank Association of America. Din 1961, mai mult de un milion de oameni au primit vederea restaurată cu un transplant de cornee.
Ai nevoie de un transplant de cornee?
O cornee sănătoasă și clară este esențială pentru o bună viziune. Dacă corneea este deteriorată din cauza unei boli oculare sau a unei vătămări oculare, aceasta poate deveni umflată, cicatricată sau greșit deformată și vă distorsionează vederea.
Este posibil să fie necesar un transplant de cornee în cazuri de afecțiuni precum trihiaza , unde genele se întorc spre interior și se freacă de suprafața ochiului, provocând cicatrici și pierderea vederii.
> 
Un transplant de cornee poate fi necesar în cazuri de afecțiuni precum trihiaza, în care genele se întorc spre interior și se freacă de suprafața ochiului, provocând cicatrici și pierderea vederii.
Un transplant de cornee poate fi necesar dacă ochelarii sau lentilele de contact nu vă pot restabili vederea funcțională sau dacă umflarea dureroasă nu poate fi ameliorată de medicamente sau lentile de contact speciale.
Anumite afecțiuni vă pot afecta claritatea corneei și vă pot pune la risc mai mare de insuficiență a corneei. Acestea includ:
-
Cicatrizarea de la infecții, cum ar fi herpesul ocular sau cheratita fungică.
-
Cicatrizarea de la trihieză, când genele cresc în interior , spre ochi și frecați de cornee.
-
Afecțiuni ereditare, cum ar fi distrofia Fuchs.
-
Boli oculare, cum ar fi ca keratocon avansat.
-
Subțierea corneei și a formei corneene neregulate (cum ar fi cu keratoconus).
-
Complicații rare din Operație LASIK.
-
Arsuri chimice ale corneei sau leziuni cauzate de o leziune oculară.
-
Umflare excesivă (edem) a cornee.
-
Respingerea grefei în urma unui transplant de cornee anterior.
-
Insuficiența corneei datorată complicațiilor chirurgicale de cataractă.
Sunteți un candidat la transplant de cornee?
Se efectuează un transplant de cornee pentru a îmbunătăți funcția corneei și pentru a îmbunătăți vederea. Dacă durerea este cauzată de o boală semnificativă sau corneea deteriorată, o cornee trans planta poate ameliora acel simptom.
Având în vedere acești factori, ar trebui să luați în considerare și câteva întrebări importante înainte de a vă decide să faceți un transplant de cornee:
-
viziunea funcțională vă împiedică performanța la locul de muncă sau capacitatea dvs. de a desfășura activități zilnice?
-
Viziunea dvs. poate fi corectată cu măsuri speciale
sau cu alte măsuri mai puțin invazive?
-
Cum va afecta costul operației de transplant de cornee situația dvs. financiară dacă
nu acoperă totul, de la pre-screening până la consultațiile post-operatorii?
-
Puteți să vă luați suficient timp liber de la serviciu sau de la școală (până la șase luni până la un an în unele cazuri) pentru a vă recupera corect?
Toate aceste întrebări, coroborate cu un screening amănunțit și consultarea cu medicul oftalmolog, trebuie luate în considerare cu atenție înainte de a lua decizia finală de a face un transplant de cornee.
Înainte de o procedură de keratoplastie
Odată ce tu și tu Medicul dvs. de ochi decide că un transplant de cornee este cea mai bună opțiune pentru dvs., numele dvs. este plasat pe o listă la o bancă locală de ochi. Este posibil să trebuiască să așteptați câteva zile până la săptămâni pentru ca țesutul adecvat de la un ochi donator să devină disponibil pentru un transplant de cornee.
Înainte ca o cornee donatoare să fie eliberată pentru a fi utilizată în operația de transplant, se verifică claritatea și testate pentru prezența oricăror boli, cum ar fi hepatita și SIDA, în conformitate cu standardele medicale stricte ale Asociației Eye Bank of America și reglementările FDA.
În transplantul de cornee sunt utilizate numai corneele care îndeplinesc aceste linii directoare stricte. operație pentru a asigura sănătatea și siguranța beneficiarului grefei.
În timpul unui transplant de cornee
Chirurgul dumneavoastră va administra mai întâi anestezie locală sau generală, în funcție de starea de sănătate, vârstă, leziuni oculare sau boală și dacă preferați sau nu să fiți adormit în timpul procedurii.
Dacă se utilizează anestezie locală, se face o injecție în pielea din jurul ochiului pentru a relaxa mușchii care controlează clipirea și mișcările ochilor, iar picăturile pentru ochi sunt utilizate pentru a vă amorți ochiul. Veți fi treaz în timpul procedurii și majoritatea oamenilor nu raportează niciun disconfort.
După ce anestezia a intrat în vigoare, un instrument numit speculum de capac este utilizat pentru a vă menține pleoapele deschise. Chirurgul dumneavoastră măsoară apoi zona corneei afectate pentru a determina dimensiunea țesutului donator necesar.
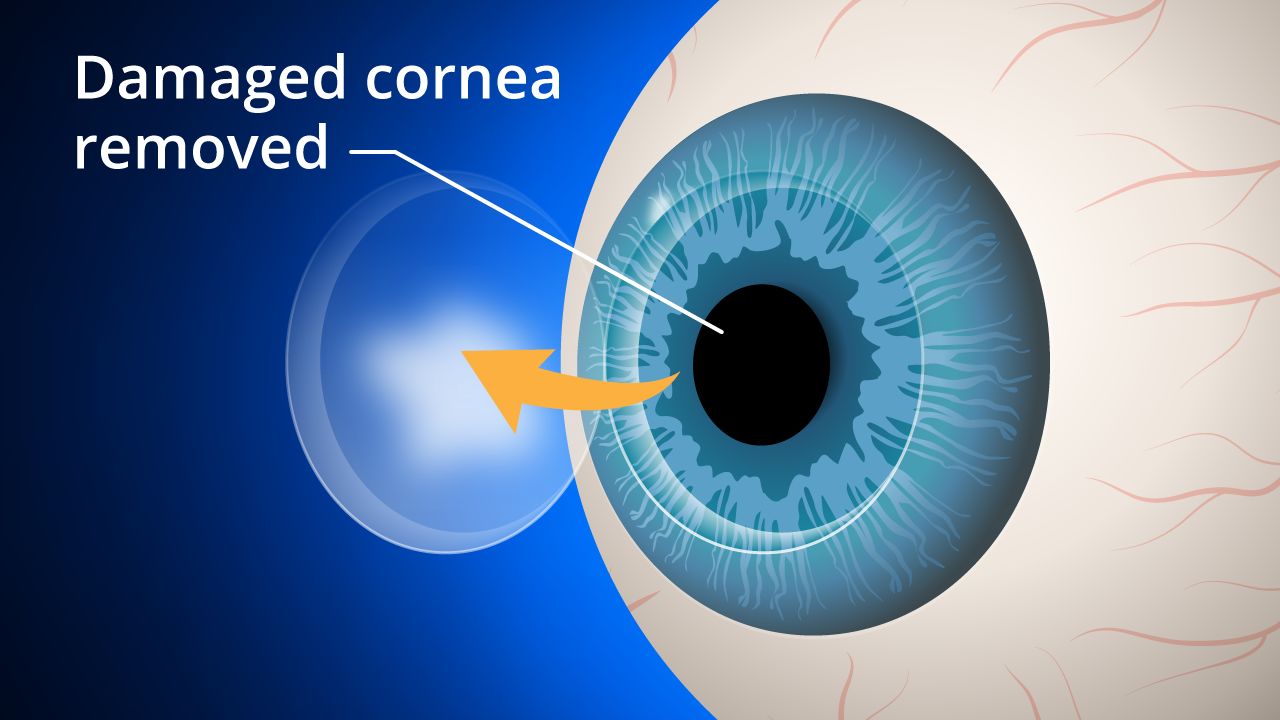
Operația tradițională de transplant de cornee. În timpul operației tradiționale de transplant de cornee sau keratoplastia penetrantă (PK), o secțiune circulară de țesut în formă de buton, circulară este îndepărtat din corneea bolnavă sau rănită utilizând fie un instrument de tăiere chirurgical numit trefin, fie un laser femtosecund.
Un „buton” corespunzător din țesutul donator este apoi poziționat și suturat la locul său. ) rămân în mod obișnuit timp de un an sau mai mult după operație.
În cele din urmă, un scut de plastic este plasat deasupra ochiului pentru a-l proteja în timpul vindecării.
Chirurgia penetrantă de keratoplastie durează în general una două ore și cele mai multe proceduri sunt efectuate pe un out pe bază de pacient, ceea ce înseamnă că puteți merge acasă la scurt timp după operație (deși veți avea nevoie de cineva care să vă conducă acasă).
Keratoplastia endotelială. În ultimul deceniu, o nouă versiune a chirurgiei de transplant de cornee numită keratoplastie endotelială (EC) a fost introdusă pentru anumite afecțiuni ale corneei. suprapus țesutului corneean sănătos intact. Endoteliul controlează echilibrul fluidelor din cornee și, dacă devine deteriorat sau bolnav, acest lucru poate provoca umflături corneene semnificative și pierderea vederii.
În EC, chirurgul face o incizie mică și plasează un disc subțire de țesut donator care conține un strat de celule endoteliale sănătoase pe suprafața din spate a corneei. O bulă de aer este utilizată pentru a poziționa noul strat endotelial în loc. Incizia mică se autosigilează și de obicei nu sunt necesare suturi.
Donarea țesutului ocular
Cine poate fi un donator de țesut cornean?
Cât de vechi este prea vechi pentru a dona țesut ocular pentru un transplant de cornee?
În urmă cu un deceniu, chirurgii obișnuiau să respingă corneea de la persoanele cu vârsta peste 65 de ani. Dar studiul donatorilor de cornee a concluzionat că corneea de la persoanele cu vârsta cuprinsă între 34-71 de ani este probabil să rămână sănătoasă pentru majoritatea beneficiarilor după 10 ani, cu o rată de succes de 75%.
În Statele Unite, aproximativ trei- sferturi din cornee provin din acest interval de vârstă, cu o treime din persoanele cu vârste cuprinse între 61 și 70 de ani.
Deoarece corneele de la persoanele cu vârsta sub 34 de ani efectuează mai bine transplanturi incorneale, s-a sugerat că tinerii ar trebui să primească acești tineri cornee.
Dar Mark Mannis, MD, președinte de oftalmologie la Universitatea din California, Davis și co-președinte al studiului, a comentat: „Deși rezultatele sugerează că potrivirea vârstei poate fi potrivită pentru cei mai tineri donatori și pacienți, nu credem că este necesar în vasta majoritate a cazurilor. „
SUA băncile de ochi furnizează cornee și altor țări – aproximativ 20.000 de cornee au fost exportate în 2012 – dar necesitatea este mult mai mare decât aprovizionarea.
Dacă doriți să aflați mai multe despre donarea de organe și țesut, vă rugăm să accesați Site-ul web Life America.
Cel mai obișnuit tip de procedură EK se numește Keratoplastia endotelială de descompunere Descemet, sau DSEK. Academia Americană de Oftalmologie din 2009 a aprobat DSEK ca fiind superioară procedurii convenționale de transplant de cornee cu grosime completă (keratoplastie penetrantă) pentru rezultate și stabilitate vizuale mai bune, precum și mai puțini factori de risc.
Keratoplastia endotelială are mai multe avantaje față de keratoplastia penetrantă cu grosime completă. Acestea includ: recuperarea mai rapidă a vederii; mai puțin timp de operare; minim îndepărtarea țesutului corneean (și, prin urmare, un impact mai mic asupra integrității structurale a ochiului și o susceptibilitate mai mică la leziuni); nu există complicații de sutură aferente și un risc redus de astigmatism după intervenție chirurgicală.
într-o perioadă relativ scurtă de timp, procedura grefei corneene EK a devenit tehnica preferată pentru pacienții cu distrofie Fuchs și alte tulburări endoteliale ale corneei. Cu toate acestea, PK tradițional cu grosime completă este în continuare cea mai potrivită opțiune atunci când majoritatea corneei este bolnavă sau cicatriciată.
Recuperarea după un transplant de cornee
Timpul total de recuperare a transplantului de cornee poate fi până la un an sau mai mult. Inițial, viziunea dvs. va fi neclară în primele câteva luni – și, în unele cazuri, poate fi mai rea decât înainte – în timp ce ochiul dvs. se obișnuiește cu noua sa cornee.
Pe măsură ce vă îmbunătățiți viziunea, veți putea treptat să vă întoarceți la activitățile zilnice normale. În primele câteva săptămâni, exercițiile grele și ridicarea sunt interzise. Cu toate acestea, ar trebui să vă puteți întoarce la muncă în decurs de o săptămână după operație, în funcție de locul de muncă și de cât de repede se îmbunătățește vederea.
Picăturile de ochi steroizi vor fi prescrise timp de câteva luni pentru a vă ajuta corpul să accepte noul grefa de cornee, precum și alte medicamente pentru a ajuta la controlul infecțiilor, disconfortului și umflăturilor. Ar trebui să vă păstrați ochiul protejat în permanență, purtând un scut sau o pereche de ochelari, astfel încât să nu vă pătrundă sau să pătrundă în ochi nimic din greșeală.
Dacă s-au folosit cusături în operație, acestea sunt de obicei îndepărtate de la trei la 17 luni după operație, în funcție de sănătatea ochiului și de rata de vindecare. Se pot face ajustări la suturile care înconjoară noul țesut corneean pentru a ajuta la reducerea cantității de astigmatism rezultat dintr-o suprafață neregulată a ochiului.
La fel ca în cazul oricărui tip de intervenție chirurgicală, urmați întotdeauna instrucțiunile chirurgului dumneavoastră pentru a ajuta minimizați complicațiile transplantului de cornee și accelerați vindecarea.
Respingerea grefei de cornee
Transplanturile de cornee se efectuează în mod obișnuit și au o rată de succes rezonabilă. De fapt, grefele de cornee sunt cele mai reușite dintre toate transplanturile de țesut.
Respingerea transplantului de cornee poate fi inversată în 9 din 10 cazuri dacă este detectată suficient de devreme.
La fel ca orice altă procedură chirurgicală, un transplant de cornee are anumite riscuri. Dar, pentru majoritatea oamenilor, îmbunătățirea sau restabilirea vederii lor depășește potențialele complicații asociate cu operația de transplant de cornee. Este o decizie foarte personală pentru un pacient să decidă să se supună unei intervenții chirurgicale de transplant de cornee.
Complicațiile unui transplant de cornee pot fi semnificative și pot include respingerea grefei de cornee, infecția ochilor și probleme asociate cu utilizarea cusăturilor.
Respingerea țesutului donator este cea mai gravă complicație după un transplant de cornee și apare la 5 până la 30% dintre pacienți. Respingerea transplantului este atunci când sistemul imunitar al corpului detectează corneea donatoare ca un corp străin și atacă și încearcă să o distrugă.
Cercetările ** indică faptul că glaucomul și umflarea corneei asociate cu o intervenție chirurgicală anterioară a cataractei pot crește șansele de respingere a grefei de cornee.
Recunoașterea principalelor semne de avertizare ale respingerii transplantului de cornee este primul pas pentru prevenirea eșecului grefei. Acestea pot fi amintite folosind acronimul RSVP:
-
Roșeață
-
Sensibilitate extremă la lumină
-
Scăderea vederii
-
Durere
Semnele de respingere pot apărea chiar într-o lună sau chiar mai târziu în câțiva ani după operație. Medicul dvs. de ochi vă va prescrie medicamente care pot ajuta la inversarea procesului de respingere Dacă este detectat devreme, grefa va avea succes de 9 din 10 ori, conform Cornea Research Foundation of America.
În cazul în care grefa ta eșuează, operația de transplant de cornee poate fi repetată. urgența are în general rezultate bune, ratele generale de respingere cresc cu numărul de transplanturi de cornee pe care le aveți.
Viziune după un transplant de cornee
Vederea dvs. ar trebui să se îmbunătățească treptat la câteva săptămâni după o grefă de cornee , dar ar putea dura de la câteva luni până la un an pentru a avea o vedere stabilă în ochiul care primește țesutul donator.
După cornee transplantul s-a vindecat complet, este posibil să suferiți o intervenție chirurgicală oculară LASIK pentru a vă îmbunătăți vederea.
Veți rămâne cu un grad de miopie (miopie) și astigmatism, deoarece curba noului țesut cornean nu se poate potrivi exact cu curba corneei naturale.
Refracția post-chirurgicală este oarecum imprevizibilă, iar cantități mari de astigmatism vor prezenta în continuare o provocare atunci când se potrivește acei pacienți cu ochelari după aceea.
Erorile de refracție ușoare cauzate de o intervenție chirurgicală de transplant de cornee pot fi corectate cu ochelari ; în caz contrar sunt necesare lentile de contact.
Lentilele de contact permeabile la gaze rigide, cunoscute și sub numele de lentile RGP sau GP, și lentilele de contact hibride sunt de obicei cele mai potrivite contacte pentru pacienții cu transplant de cornee datorită neregularității corneei după transplant . Cu toate acestea, lentilele de contact moi sunt deseori și o opțiune.
Deoarece vederea dvs. va fluctua în primele câteva luni după intervenția chirurgicală, este recomandabil să așteptați până când medicul dumneavoastră de ochi vă spune că vederea dvs. este stabilă completați o rețetă de ochelari de vedere sau sunt montate pentru lentile de contact.
După ce ochiul s-a vindecat complet și orice ochiuri utilizate au fost îndepărtate, este posibil să fiți eligibil pentru o operație cu ochi cu laser, cum ar fi LASIK sau PRK, pentru a vă îmbunătăți capacitatea a vedea cu sau fără ochelari sau contacte prin reducerea miopiei și astigmatismului.
Cornee artificiale și cornee biosintetice
Țesutul donator uman este opțiunea preferată – și cea mai reușită – pentru înlocuirea unei cornee bolnave sau rănite. Cu toate acestea, pentru pacienții care prezintă un risc ridicat de eșec al transplantului de cornee cu un donator uman (cum ar fi transplanturile multiple de cornee umane eșuate) și care nu au alte opțiuni de îmbunătățire a vederii, ar putea fi utilizat țesutul artificial al corneei.
Artificial corneele, cunoscute și sub denumirea de „keratoproteză” sau „K-pro”, sunt fabricate dintr-un material biologic inert și sunt de obicei rezervate pacienților care au: o boală autoimună severă; arsuri chimice; acces limitat sau inexistent la țesutul donator uman; sau au avut mai multe eșecuri anterioare ale transplantului de donatori umani.
Un alt domeniu de cercetare în curs este corneea biosintetică. Resultset1 resultset2 resultset3 resultset4 dintr-un studiu clinic recent în fază timpurie a arătat că o cornee biosintetică realizată dintr-o genă umană care reglează producția naturală de colagen poate regenera și repara țesutul ocular deteriorat.
În timp ce domeniul corneea biosintetică este încă la început, cu cercetări suplimentare această abordare ar putea fi o opțiune eficientă dacă țesutul donator uman nu este adecvat sau disponibil.
Aimee Rodrigues a contribuit și ea la acest articol.
Note și referințe
* Orbirea corneei: O perspectivă globală. Buletinul Organizației Mondiale a Sănătății. Martie 2001.
** Factorii de risc ai beneficiarilor pentru eșecul grefei în studiul donatorului de cornee. Oftalmologie. Iunie 2009.
*** O alternativă biosintetică la țesutul donator uman pentru inducerea regenerării corneei: urmărirea pe 24 de luni a unui studiu clinic de fază 1. Știință Medicina Translațională. August 2010.
Pagină actualizată iunie 2017