Blandt sorterne af okulær allergisk sygdom er kæmpe papillær conjunctivitis (GPC) traditionelt blevet inkluderet sammen med sæsonbestemte allergier og vernal og atopisk keratoconjunctivitis. Vi ved nu imidlertid, at GPC ikke fortjener en sådan klassificering. Det, vi historisk set betragtede som en allergisk reaktion, er virkelig resultatet af kronisk irritation forbundet med kontaktlinsekanter, proteser eller suturer. Selvom vores viden om GPC er avanceret, siden den først blev identificeret, hænger den gamle kategorisering tilbage.
Udover denne forkerte klassificering sidder GPC også fast med forkert nomenklatur. GPC er hverken virkelig kæmpe eller papillær. I nogle tilfælde betegnes tilstanden som kontaktlinseinduceret papillær konjunktivitis, men mange øjenlæger kalder det stadig GPC. Og selvom det er en konjunktivitis, kan det bedre betegnes som en tarsitis. En nøjagtig beskrivelse ville være miniature ujævn øvre tarsus.
Her, diskuter godt, hvordan man korrekt diagnosticerer og behandler denne ofte fejlagtige og misforståede tilstand.
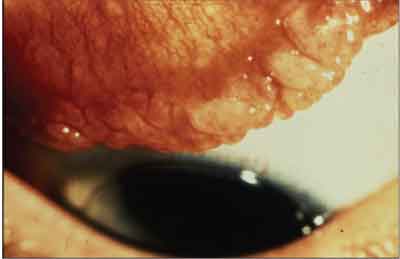
Kæmpe papillær konjunktivitis er ikke en allergisk reaktion. Selvom det er en konjunktivitis, ville en mere nøjagtig beskrivelse være miniatyr ujævn øvre tarsus.
Root of the Problem
GPC opstår, når mastceller og andre immunceller hyperaktivitet. fremmer kollagenvækst til dannelse af konjunktiv papiller.1 Denne vækst adskiller papiller i GPC fra dem, der observeres i bakteriel konjunktivitis. Selvom denne patofysiologiske mekanisme også kan findes i vernal keratoconjunctivitis (VKC), som repræsenterer en ægte allergisk tilstand, er GPC ikke en allergisk reaktion. I okulær allergi er niveauerne af histamin, eosinofiler og eosinofilt hovedbasisk protein forhøjet; dette er ikke tilfældet med GPC.1
I stedet for er GPC et spredt respons på et kronisk, fysisk traume. Varigheden og typen af stimulus, der skaber denne mekaniske irritation, kan også bestemme præsentationen og sværhedsgraden af GPC.
GPC stammer oftest fra slid på kontaktlinser. Roden til problemet er linsekanten, som gnider mod øjet, da den blinker 8.000 gange om dagen. Dette fører til kronisk irritation, der resulterer i betændelse. GPCs overvægt hos kontaktlinsebærere blev oprindeligt tilskrevet en allergi over for linsepolymer eller aflejringer, hvilket bidrog til betingelserne miscategorization som en allergi.2
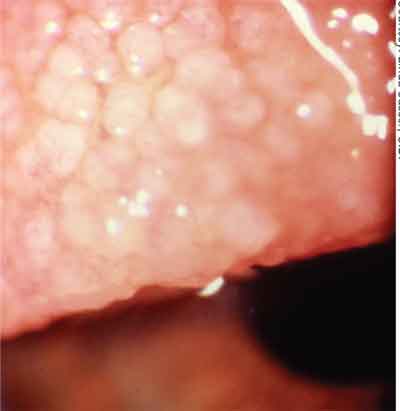
GPC skyldes kronisk mekanisk irritation fra en kontaktlinsekant, scleralspænde eller sutur, som forårsager betændelse i tarsal bindehinde.
Tegn og Symptomer
De karakteristiske kæmpe papiller af GPC gør tilstanden let identificerbar. Selvom sygdomsnavnet antyder andet, har papiller af GPC typisk en diameter, der ikke er større end 0,3 mm; dette er mindre end > 1 mm papiller set i VKC. Papiller i GPC induceret af bløde linser begynder typisk i den øvre zone af tarsal conjunctiva og skrider frem mod lågmargenen; de har til sidst et jævnt spredt mønster over tarsal conjunctiva.
Papiller er ikke så mange i gaspermeable linsebærere. Når de forekommer, har de en mere kraterlignende form. Papillernes placering er også forskellig; dem fremkaldt af GP-linser dannes først nær lågmargen på tarsal bindehinde.
Begyndelsen af GPC kan forekomme hvor som helst fra et par uger til et par år efter initiering af kontaktlinseslitage og er typisk bilateral, da årsagen (kontaktlinseslitage) typisk er bilateral. GPC kan være ensidig, hvis irritationskilden ikke er kontaktlinser, men snarere en abnormitet, såsom en sutur, der også er ensidig.
Yderligere tegn og symptomer på GPC inkluderer rivning, fremmedlegemer, mild til moderat hyperæmi og streng eller arklignende slimproduktion. Kløe, der er kendetegnende for ægte allergiske tilstande, er generelt fraværende i GPC, og skjoldsår eller anden involvering af hornhinden, typisk for VKC, forekommer ikke i GPC. Træk i det øverste låg har tendens til at give betydeligt ubehag for GPC-patienter på grund af den inflammatoriske infiltration i dette område.
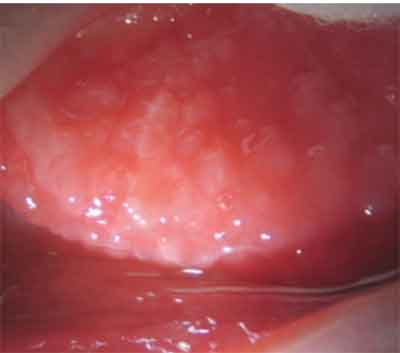
Papiller i GPC er typisk mindre end eller lige til 0,3 mm i diameter og vises på den øvre tarsal bindehinde.
Kunne der være en sammenhæng mellem disse individers disposition for atopi og deres udvikling af GPC? Det modsatte er sandsynligvis sandt. Brud i den okulære overfladebarriere hos GPC-patienter øger mængden af pollen, der kan komme igennem til mastceller, hvilket øger sandsynligheden for at udvikle okulær allergi. Således kan en okulær allergi og GPC forekomme samtidigt hos patienten, hvilket komplicerer diagnosen. De to tilstande kan hver forværre de andres tegn og symptomer og forværre den generelle tilstand.
Patofysiologi
Det molekylære grundlag for GPC begynder med afbrydelse af normalt immunforsvar. Dette stimulerer produktionen og lokaliseringen af inflammatoriske mediatorer, herunder neutrofiler, eosinofiler og mastceller, i bindehinden.
Forskning i mæglere involveret i GPC har afdækket flere spillere i de involverede inflammatoriske processer. I en nylig undersøgelse, der sammenlignede cytokin- og kemokineprofiler for VKC og GPC, bemærkede forskere fire og otte gange stigninger i adskillige inflammatoriske mediatorer i henholdsvis begge sygdomme.4 Mest forhøjede i GPC var interleukin-6 opløselig receptor (IL-6sR), interleukin-11 (IL-11), eotaxin-2, makrofaginflammatorisk protein (MIP) -1 delta og vævshæmmer af metalloproteinase-2 (TIMP-2), selvom kun TIMP-2 og IL-6sR stigninger var signifikante sammenlignet med kontrolelementer. Selvom nogle af de samme mediatorer var forhøjede i både GPC og VKC, var TIMP-2 den eneste mediator, der blev evalueret i denne undersøgelse, og som var signifikant forhøjet hos GPC-forsøgspersoner sammenlignet med dem, der havde VKC. IL-6sR blev signifikant forhøjet i både VKC og GPC. Dette sammen med stigningerne i andre cytokiner, deres receptorer og kemokiner understreger vigtigheden af disse mediatorer for patofysiologien af begge tilstande.
Anden forskning har evalueret T-celleprofilerne i GPC og kroniske former for allergi for at bestemme, hvilke andre inflammatoriske mekanismer ud over en type I overfølsomhed er på arbejde. Skiftet mod overvejende Th2-cytokiner var mere udtalt i GPC og VKC, mens atopisk keratoconjunctivitis (AKC) afslørede en mere Th1-lignende cytokinprofil.5 Forskere siger, at disse forskelle kan hjælpe med at forklare de kliniske manifestationer af disse forhold og kan påvirke terapeutiske beslutninger. .
Yderligere forskning afslørede, at de inflammatoriske markører humant leukocytantigen (HLA) -DR og intercellulært adhæsionsmolekyle (ICAM) -1 var hævet over det normale i GPC, selvom stigningerne var mindre end de, der blev set i AKC og VKC.6 Højden af ICAM-1 indikerer sandsynligvis rekruttering af leukocytter af epitelceller.
Forskere undersøgte også en række cytokiner for deres tilstedeværelse eller forhøjelse i VKC, AKC og GPC. Der blev fundet nogle forskelle, såsom opregulering af cytokinet RANTES (reguleret på aktivering, normal T udtrykt og secerneret) i GPC, men ikke i AKC og VKC.6 Variabiliteten i cytokinprofil med hver sygdom kan præsentere potentielle mål for fremtidige terapier rettet mod ved hver specifik tilstand.
Forskere afslørede også, at den underliggende involvering af hornhinden i VKC og AKC er et større udtryk for eosinofile overfladeantigener end set med GPC såvel som forskelle i hvilke cytokiner var fremtrædende sammenlignet med GPC.7
Den mulige involvering af proteinet eotaxin i GPC har fået en vis interesse, men dette er stadig diskutabelt. Nogle undersøgelser viser forhøjet eotaxin i tårerne hos kontaktlinsebærere og en sammenhæng mellem sværhedsgraden af tegn på GPC med eotaxinniveauer.8 Endnu en anden undersøgelse, der evaluerede 68 tilfælde af GPC på grund af okulære proteser, fandt ingen signifikante forskelle i tåre eotaxinniveauer hos disse individer sammenlignet med raske forsøgspersoner.9 Faktisk blev eotaxinniveauer nedsat ved kronisk GPC. Yderligere forskning kan fastslå, om forskellige etiologier af GPC rent faktisk resulterer i skelne forskelle i profilen for inflammatoriske mediatorer udtrykt, eller om den temporale progression af GPC fra akut til kronisk ændrer eotaxinniveauer.
Behandling
Forskning, der undersøger mediatorerne og patogenesen af GPC samt sammenligninger af dets ligheder og forskelle med kroniske allergier fortsætter. Denne forskning rummer potentiale for udvikling af fremtidige terapier.
Ledelse af GPC i dag er dog bedst fokuseret på forebyggelse. At identificere og fjerne årsagen er afgørende for at løse tilstanden. Oprethold konstant årvågenhed for GPC hos kontaktlinsebærere. I linseinduceret GPC er bløde kontaktlinser oftere involveret end hårde linser.10
Husk, at linsekanten er nøglekomponenten til forebyggelse. Vi og andre har set tilfælde, hvor den samme linsepolymer anvendes i begge øjne, men hver har en anden linsekant, hvilket kun fører til udvikling af GPC i det højere nærsynede øje. Sådanne tilfælde eksemplificerer sammenhængen mellem GPC og linsekant, fordi alle andre variabler kontrolleres.
Derudover bør ingen afvise korrekt linseplejehygiejne og slidvaner. Undersøgelser har vist, at hyppigheden af udskiftning af linser korrelerer tæt med forekomsten af GPC. En undersøgelse, der vurderede 47 kontaktlinsebrugere, viste, at GPC forekom hos 36% af forsøgspersoner, hvis linseskiftplaner oversteg fire uger mod 4,5% af dem, der skiftede linser oftere end en gang hver fjerde uge.11 Mens en hyppigere linseskiftplan ikke kan helt eliminere risikoen for GPC, viser resultaterne af denne undersøgelse, at dette mønster af udskiftning af linser kan minimere denne risiko.
Tidlig identifikation og fjernelse af årsagsfaktoren er det hurtigste middel til at løse GPC. Hvis kontaktlinser er årsagen, er fjernelse i en til tre uger typisk tilstrækkelig for at symptomerne skal aftage, selvom papiller kan dvæle i flere måneder. Når slid på kontaktlinser genoptages, skal du overføre patienten til en anden linsetype for at forsøge at finde et linsekantdesign, der er mindre irriterende for den enkelte i stedet for at genindføre den samme linse, der blev brugt på tidspunktet for GPC-identifikation.
Steroider som loteprednoletabonat kan bruges til at behandle betændelse forbundet med mere alvorlige tilfælde af GPC. Dette adresserer imidlertid ikke den underliggende årsag til GPC, så deres anvendelse bør ledsages samtidigt af et afbrydelse af linseslitage, og de bør ikke bruges på lang sigt. Mastcellestabilisatorer kan også ordineres; fordi mekanismen ved GPC ikke primært er en mastcelle-medieret proces, som sæsonbetinget allergisk konjunktivitis er, har disse imidlertid begrænset effektivitet.
Ved at forstå, at kæmpe papillær konjunktivitis ikke er en allergi, men en inflammatorisk tilstand, der skyldes gentagen mekanisk irritation (sandsynligvis over kontaktlinsekanten), kan vi bedre identificere og behandle disse patienter. Og de dage, hvor GPC maskerer som en ægte allergi, vil snart være forbi.
Dr. Chin er assisterende professor i optometri ved New England College of Optometry i Boston. Han praktiserer hos Andover Eye Associates, Andover, Mass., Og udfører klinisk forskning ved Ophthalmic Research Associates, North Andover, Mass.
1. Greiner JV. Kæmpe papillær konjunktivitis. I: Allergiske sygdomme i øjet. Abelson MB, red. New York: WB Saunders; 2001: 140-60.
3. Begley CG, Riggle A, Tuel JA. Forening af kæmpe papillær konjunktivitis med sæsonbetinget allergi. Optom Vis Sci 1990; 67: 192.
4. Shoji J, Inada N, Sawa M. Antistof-array-genererede cytokinprofiler af tårer hos patienter med vernal keratoconjunctivitis eller kæmpe papillær conjunctivitis. Jpn J Ophthalmol 2006 maj-juni; 50 (3): 195-204.
6. Hingorani M, Calder VL, Buckley RJ, Lightman SL. Rollen af konjunktival epitelceller i kronisk okulær allergisk sygdom. Exp Eye Res 1998 nov; 67 (5): 491-500.
7. Hingorani M, Calder V, Jolly G, et al. Eosinofil overfladeantigenekspression og cytokinproduktion varierer i forskellige okulære allergiske sygdomme. J Allergy Clin Immunol 1998 nov; 102 (5): 821-30.
9. Sarac O, Erdener U, Irkec M, et al. Riv eotaksinniveauer i kæmpe papillær konjunktivitis forbundet med okulære proteser. Ocul Immunol Inflamm 2003 Sep; 11 (3): 223-30.
10. Donshik pc. Kæmpe papillær konjunktivitis. Trans Am Ophthalmol Soc 1994; 92: 687-744.
11. Donshik PC, Porazinski AD. Kæmpe papillær konjunktivitis hos hyppige udskiftningskontaktlinsebærere: en retrospektiv undersøgelse. Trans Am Ophthalmol Soc 1999; 97: 205-16.