Inleiding
Een kwart van alle ischemische beroertes (een vijfde van alle beroertes) zijn van het lacunaire type.
- Lacunaire infarcten zijn kleine infarcten (2-20 mm in diameter) in de diepe cerebrale witte stof, basale ganglia of pons, vermoedelijk het gevolg van de occlusie van een enkele kleine perforerende slagader die de subcorticale gebieden van de hersenen.
- Hoewel al meer dan 50 jaar een erkend subtype van een beroerte is, blijft de oorzaak van ischemische lacunaire beroerte, en of het anders is dan ischemisch herseninfarct, nog steeds onderwerp van discussie.
- Lacunaire beroerte is niet goedaardig; 30% van de patiënten blijft afhankelijk, en schaarse langetermijngegevens suggereren dat tot 25% van de patiënten binnen 5 jaar een tweede beroerte krijgt.
- Lacuna-beroerte wordt veroorzaakt door cerebrale kleine vaatziekte (cSVD), een term die wordt gebruikt voor verschillende pathologische processen die de kleine bloedvaten van de hersenen aantasten. cSVD speelt een cruciale rol bij lacunair herseninfarct en diepe of corticale bloedingen. Naast cognitieve achteruitgang en dementie worden loopproblemen ook vaak geassocieerd met cSVD.
In deze video van 3 minuten wordt het onderwerp goed geïntroduceerd.
Klinisch relevante anatomie
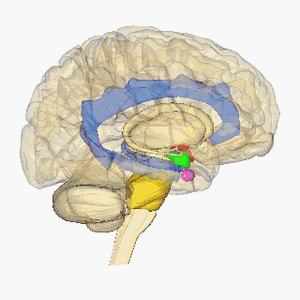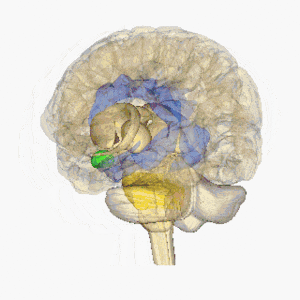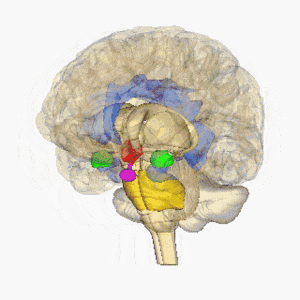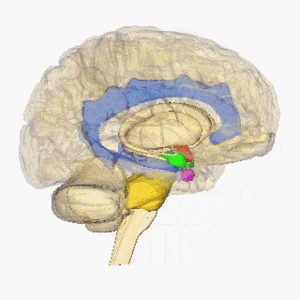
Lacunaire infarcten worden gedefinieerd als kleine subcorticale laesies met een grootte van minder dan 15 mm in diameter veroorzaakt door occlusie van een penetrerende slagader van een grote hersenslagader, meestal van de Circle of Willis. Deze kleine slagaders ontstaan onder scherpe hoeken van grote bloedvaten en zijn anatomisch vatbaar voor vernauwing en occlusie. Andere veel voorkomende bronnen van deze penetrerende slagaders zijn de middelste hersenslagader en de basilaire slagader. Zie voor meer informatie Brain Anatomy
Afbeelding toont roterende hersenen, hypothalamus = rood, amygdala = groen, hippocampus / fornix = blauw, pons = goud, hypofyse = roze
De anatomische verdeling van lacunaire syndromen en infarcten komt het meest voor in de
- Basale ganglia (globus pallidus, putamen, thalamus en caudate)
- Pons,
- Subcorticale witte stofstructuren (interne capsule en corona stralen).
- Deze anatomische plaatsen komen overeen met laesies in de lenticulostriate slagaders, de anterieure choroïdale slagader, thalamoperforante slagaders, paramedische takken van de basilaire slagader en de terugkerende slagader van Heubner vanuit de voorste cerebrale slagader.
Lacunaire syndromen.
Er zijn meer dan 20 lacunaire syndromen beschreven, maar de meest voorkomende zijn pure motorische hemiparese, pure sensorische beroerte, ataxische hemiparese, sensorimotorische beroerte en dysartrie. onhandig handsyndroom
Epidemiologie
Uit een Amerikaans onderzoek bleek dat ongeveer 16% van de eerste ischemische beroertes in de Verenigde Staten lacunaire beroertes waren en in de gemeenschappen van Afro-Amerikanen waren lacunaire infarcten verantwoordelijk voor 22% van de eerste keer ischemische beroerte.
Een andere bron meldt dat een kwart van alle ischemische beroertes (een vijfde van alle beroertes) van het lacunaire type is.
Gegevens die de frequentie van lacunaire beroertes vergelijken tussen verschillende geslachten, rassen en wereldwijde populaties zijn niet gemakkelijk ac beëindigbaar. Een studie in Japan stelt wel dat de frequentie van lacunaire infarcten sinds de jaren zestig is afgenomen als gevolg van agressievere beheersing van risicofactoren, voornamelijk hypertensie.
Mechanisme van letsel / pathologisch proces
Dr. . Miller Fisher beschreef voor het eerst arteriële pathologie onder lacunes in het midden van de 20e eeuw.
De pathofysiologie van lacunaire syndromen is inherent verbonden met 2 vasculaire pathologieën van de penetrerende slagaders van belangrijke intracraniële en extracraniële slagaders:
- verdikking van de media resulterend in een verminderde arteriële diameter.
- obstructie van de oorsprong door vorming van microatheroma.
- Occlusieve ziekte wordt veroorzaakt door: chronische hypertensie; diabetes en andere genetische factoren. Dit veroorzaakt mediale verdikking door fibrinoïde necrose, gladde spierhypertrofie en andere bindweefselelementen resulterend in occlusie in deze penetrerende slagaders (wat een klein infarct veroorzaakt in het gebied dat door dit kleine vat wordt geleverd).
- Collaterale circulatie in deze verre pontine en subcorticale gebieden is zeer beperkt, en bij deze patiënten worden meerdere penetrerende vaten aangetast. Gebieden van infarct smelten samen om meerachtige gebieden van geïnfarcteerd / oedemateus hersenweefsel te vormen.
- Genezing van dit weefsel vormt uiteindelijk lacunes.
Klinische presentatie
Meestal treffen lacunaire syndromen ouderen met langdurige hypertensie. Anders kunnen jongere patiënten met lacunaire syndromen een diagnose van zeldzame genetische aandoeningen hebben.
De gepresenteerde klacht omvat gewoonlijk geen corticale symptomen zoals agnosie, afasie, verwaarlozing, apraxie of hemianopsie.
Deze lacunaire infarcten veroorzaken gewoonlijk symptomen van minuten tot uren, maar kunnen verergeren met een stottercursus.
De klinische kenmerken en bevindingen van lichamelijk onderzoek van lacunaire syndromen zijn kenmerkend voor het type lacunair syndroom. De 5 meest voorkomende hiervan zijn
- Pure motorische hemiparese: zwakte aan één kant van het lichaam (gezicht, arm en been) zonder corticale tekenen en sensorische symptomen.
- Pure sensorische beroerte: eenzijdige gevoelloosheid van gezicht, arm en been zonder corticale tekenen of motorische gebreken. Alle sensorische modaliteiten zullen worden aangetast.
- Ataxische hemiparese: unilaterale ataxie van de ledematen en zwakte die niet in verhouding staat tot het kracht / motorische tekort. Mogelijk andere ipsilaterale cerebellaire symptomen zoals dysartrie, dysmetrie en nystagmus zonder corticale symptomen te vertonen.
- Sensomotorische beroerte: zwakte en gevoelloosheid van het gezicht, de arm en het been zonder corticale symptomen.
- Dysartrie – onhandig handsyndroom: dit is de minst voorkomende van alle lacunaire syndromen – zwakte van het gezicht, dysartrie, dysfagie en dysmetrie / onhandigheid van één bovenste extremiteit.
Diagnostisch Procedures
De eerste evaluatie van een vermoedelijke lacunaire beroerte omvat beeldvorming van de hersenen met een hersen-CT en MRI. Omdat kleine perforerende slagaders moeilijk te visualiseren zijn met CTA en MRA, wordt de diagnose gesteld door de klinische kenmerken van een patiënt te matchen met een klein, niet-corticaal infarct dat te zien is op CT / MRI. De initiële CT / MRI is ook nuttig om levensbedreigende aandoeningen zoals intracerebrale bloeding of hernia uit te sluiten.
Gewoonlijk wordt de geschiedenis van hypertensie of diabetes van een patiënt geregistreerd en wordt deze vergeleken met klinische kenmerken en acute ischemie op beeldvorming van de hersenen. alles wat nodig is voor de diagnose van lacunaire infarcten. Als de cliënt jonger is, is nader onderzoek gerechtvaardigd.
Management / interventies
De acute behandeling van lacunaire infarcten is als die van acute ischemische beroertes.
Patiënten met lacunaire infarcten worden behandeld en gezien door een zorgteam, waaronder
- Neuroloog
- Fysische geneeskunde en revalidatiearts
- fysiotherapeuten, ergotherapeuten en sociaal therapeuten
In de poliklinische setting kan een neuroloog neurologische gebreken, zoals ataxische en motorische hemiparese, behandelen met spierverslappers zoals baclofen, tizanidine en / of botox.
Preventieve maatregelen met intensieve antihypertensieve therapie, hooggedoseerde statinetherapie en strikte controle van bloedsuikers moeten onmiddellijk na een lacunaire ischemische gebeurtenis worden gestart.
Poliklinische revalidatietherapie moet worden voortgezet totdat de neurologische functie van een patiënt kan worden teruggebracht tot zo dicht mogelijk bij zijn / haar basislijn voorafgaand aan het infarct.
Deze video van 7 minuten geeft een mooie samenvatting van Lacuna Strokes
Differentiële diagnose
Omvat, niet beperkt tot,
- ischemische beroertes van grote bloedvaten (meestal in het gebied van de middelste cerebrale slagader)
- intracraniële bloedingen (subarachnoïdale bloedingen, subdurale bloedingen, intracerebrale bloedingen)
- aanvallen,
- gecompliceerde migrainegebeurtenissen.
Prognose
De kortetermijnprognose van lacunaire infarcten is beter dan andere infarcten als gevolg van andere beroerte-mechanismen. Meerdere populatie-gebaseerde epidemiologische onderzoeken naar lacunaire infarcten hebben een significant betere overleving aangetoond bij patiënten die leden aan lacunaire infarcten in vergelijking met degenen die leden aan niet-lacunaire infarcten. (Sterfte van 0% tot 3% binnen de eerste maand en 3% tot 9 % binnen het eerste jaar, vergeleken met respectievelijk 14% en 28%).