Une greffe de cornée remplace le tissu cornéen malade ou cicatrisé par un tissu cornéen sain tissu provenant dun donneur dorgane.
Il existe deux principaux types de greffes de cornée: la greffe de cornée traditionnelle pleine épaisseur (également appelée kératoplastie pénétrante ou PK) et la greffe de cornée de la couche arrière (également appelée kératoplastie endothéliale, ou EK).
Une greffe remplace le tissu cornéen central, endommagé par une maladie ou une blessure oculaire, par du tissu cornéen sain provenant dune banque oculaire locale. Une cornée malsaine affecte votre vision en diffusant ou en déformant la lumière et en provoquant un éblouissement et une vision floue. Une greffe de cornée peut être nécessaire pour restaurer votre vision fonctionnelle.
La maladie oculaire de la cornée est la quatrième cause la plus fréquente de cécité (après la cataracte, le glaucome et la dégénérescence maculaire liée à lâge) et affecte plus de 10 millions de personnes dans le monde . *
Plus de 47 000 greffes de cornée seront réalisées aux États-Unis en 2013, selon une estimation de la Eye Bank Association of America. Depuis 1961, plus dun million de personnes ont vu leur vue restaurée grâce à une greffe de cornée.
Avez-vous besoin dune greffe de cornée?
Une cornée saine et claire est essentielle à une bonne vision. Si votre cornée est endommagée en raison dune maladie oculaire ou dune blessure oculaire, elle peut devenir enflée, cicatrisée ou gravement déformée et déformer votre vision.
Une greffe de cornée peut être nécessaire en cas daffections telles que le trichiasis , où les cils tournent vers lintérieur et frottent contre la surface de lœil, provoquant des cicatrices et une perte de vision.
> 
Une greffe de cornée peut être nécessaire en cas daffections telles que le trichiasis, où les cils se tournent vers lintérieur et frottent contre la surface de lœil, provoquant des cicatrices et une perte de vision.
Une greffe de cornée peut être nécessaire si les lunettes ou les lentilles de contact ne peuvent pas restaurer votre vision fonctionnelle, ou si un gonflement douloureux ne peut pas être soulagé par des médicaments ou des lentilles de contact spéciales.
Certaines conditions peuvent affecter la clarté de votre cornée et vous mettre à risque accru de défaillance cornéenne. Celles-ci incluent:
-
Les cicatrices causées par des infections, telles que lherpès oculaire ou la kératite fongique.
-
La cicatrisation due au trichiasis, lorsque les cils poussent vers lintérieur , vers lœil, et frottez contre la cornée.
-
Conditions héréditaires telles que la dystrophie de Fuchs.
-
Maladies oculaires telles comme un kératocône avancé.
-
Amincissement de la cornée et forme cornéenne irrégulière (comme avec le kératocône).
-
Complications rares de Chirurgie LASIK.
-
Brûlures chimiques de la cornée ou lésions oculaires.
-
Gonflement excessif (œdème) de la cornée.
-
Rejet de greffe suite à une greffe de cornée précédente.
-
Insuffisance cornéenne due à des complications de la chirurgie de la cataracte.
Êtes-vous un candidat à une greffe de cornée?
Une greffe de cornée est effectuée pour améliorer la fonction de la cornée et améliorer la vision. Si la douleur est causée par une maladie ou cornée endommagée, une cornée trans plante peut soulager ce symptôme.
Avec ces facteurs à lesprit, vous devriez également considérer plusieurs questions importantes avant de décider de subir une greffe de cornée:
-
Est-ce que votre une vision fonctionnelle entrave votre performance au travail ou votre capacité à mener à bien vos activités quotidiennes?
-
Votre vision peut-elle être corrigée par des
mesures spéciales ou dautres mesures moins invasives?
-
Comment le coût de la greffe de cornée affectera-t-il votre situation financière si votre
ne couvre pas tout, du pré-dépistage aux consultations postopératoires?
-
Êtes-vous en mesure de prendre suffisamment de temps pour vous absenter du travail ou de lécole (jusquà six mois à un an dans certains cas) pour récupérer correctement?
Toutes ces questions, associées à un dépistage approfondi et à une consultation avec votre ophtalmologiste, doivent être soigneusement examinées avant de prendre la décision finale de subir une greffe de cornée.
Avant une procédure de kératoplastie
Une fois que toi et toi Votre ophtalmologiste décide quune greffe de cornée est la meilleure option pour vous, votre nom est inscrit sur une liste dans une banque oculaire locale. Vous devrez peut-être attendre quelques jours à quelques semaines pour que le tissu approprié dun œil de donneur devienne disponible pour une greffe de cornée.
Avant de libérer la cornée dun donneur pour une opération de transplantation, sa clarté est vérifiée et dépistés pour la présence de maladies telles que lhépatite et le sida, conformément aux normes médicales strictes de la Eye Bank Association of America et aux règlements de la FDA.
Seules les cornées qui répondent à ces directives strictes sont utilisées dans la greffe de cornée chirurgie pour assurer la santé et la sécurité du receveur de greffe.
Pendant une greffe de cornée
Votre chirurgien ophtalmologiste vous administrera dabord une anesthésie locale ou générale, en fonction de votre état de santé, de votre âge, de votre blessure ou de votre maladie oculaire, et si vous préférez être endormi pendant la procédure.
Si une anesthésie locale est utilisée, une injection est faite dans la peau autour de lœil pour détendre les muscles qui contrôlent le clignement des yeux et les mouvements des yeux, et des gouttes pour les yeux sont utilisées pour engourdir lœil. Vous serez éveillé pendant la procédure et la plupart des gens ne signalent aucun inconfort.
Une fois lanesthésie effective, un instrument appelé spéculum de la paupière est utilisé pour garder vos paupières ouvertes. Votre chirurgien mesure alors le zone cornéenne affectée pour déterminer la taille du tissu du donneur nécessaire.
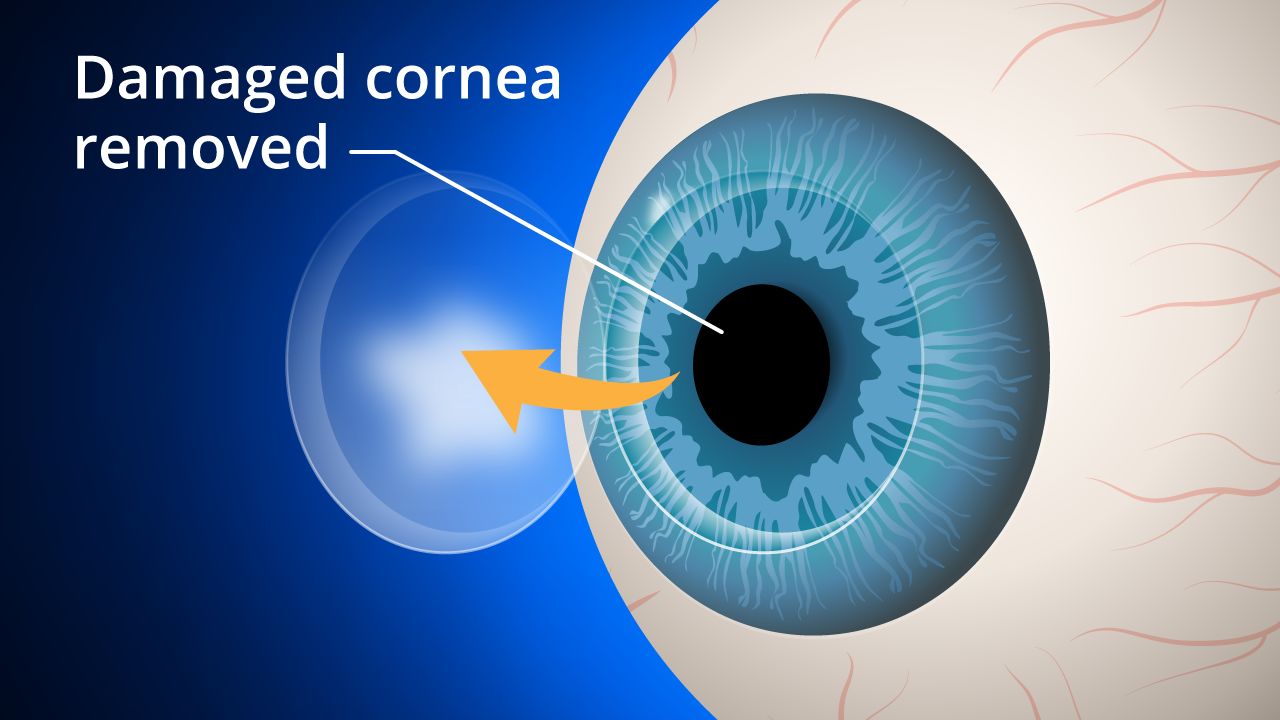
Chirurgie de transplantation cornéenne traditionnelle. Pendant la chirurgie de greffe cornéenne traditionnelle, ou la kératoplastie pénétrante (PK), une section de tissu circulaire en forme de bouton, pleine épaisseur est retiré de la cornée malade ou blessée à laide dun instrument de coupe chirurgical appelé trépan ou laser femtoseconde.
Un «bouton» correspondant du tissu du donneur est ensuite positionné et suturé en place. Les sutures (points de suture ) restent généralement en place pendant un an ou plus après la chirurgie.
Enfin, un écran en plastique est placé sur votre œil pour le protéger pendant la cicatrisation.
La chirurgie de kératoplastie pénétrante prend généralement un à deux heures et la plupart des procédures sont effectuées sur une patient, ce qui signifie que vous pouvez rentrer à la maison peu de temps après la chirurgie (bien que vous ayez besoin de quelquun pour vous ramener à la maison).
Kératoplastie endothéliale. Au cours de la dernière décennie, une nouvelle version de la chirurgie de transplantation cornéenne appelée kératoplastie endothéliale (EK) a été introduite pour certaines affections cornéennes.
La kératoplastie endothéliale ne remplace sélectivement que la couche la plus interne de la cornée (endothélium) et laisse le recouvrant le tissu cornéen sain intact. Lendothélium contrôle léquilibre des fluides dans la cornée, et sil est endommagé ou malade, cela peut provoquer un gonflement cornéen important et une perte de vision.
En EK, le chirurgien fait une petite incision et place un disque fin de tissu de donneur contenant une couche de cellules endothéliales saines sur la surface arrière de votre cornée. Une bulle dair est utilisée pour mettre en place la nouvelle couche endothéliale. La petite incision est auto-obturante et généralement aucune suture nest requise.
Donner du tissu oculaire
Qui peut être un donneur de tissu cornéen?
Quel âge a aussi vieux pour faire un don de tissu oculaire pour une greffe de cornée?
Il y a dix ans, il était courant pour les chirurgiens de rejeter les cornées de personnes de plus de 65 ans. Mais létude sur les donneurs de cornée a conclu que les cornées des personnes âgées de 34 à 71 ans resteront probablement saines pour la plupart des receveurs après 10 ans, avec un taux de réussite de 75%.
Aux États-Unis, environ trois – les quarts des cornées proviennent de cette tranche dâge, et un tiers des personnes âgées de 61 à 70 ans.
Étant donné que les cornées de personnes de moins de 34 ans effectuent de meilleures greffes incornéales, il a été suggéré que les personnes plus jeunes devraient recevoir ces plus jeunes cornées.
Mais Mark Mannis, MD, président dophtalmologie à lUniversité de Californie à Davis et coprésident de létude, a commenté: « Bien que les résultats suggèrent que lappariement selon lâge peut être approprié pour les plus jeunes donateurs et patients, nous ne pensons pas que cela soit nécessaire dans la grande majorité des cas. «
US les banques oculaires fournissent également des cornées à dautres pays – environ 20 000 cornées ont été exportées en 2012 – mais le besoin est bien plus important que lapprovisionnement.
Si vous souhaitez en savoir plus sur le don dorganes et de tissus, visitez le site Faire un don Site Web de Life America.
Le type le plus courant de procédure EK est appelé Descemet « s Stripping Endothelial Keratoplasty, ou DSEK. LAmerican Academy of Ophthalmology en 2009 a approuvé la DSEK comme étant supérieure à la procédure conventionnelle de greffe de cornée pleine épaisseur (kératoplastie pénétrante) pour de meilleurs résultats et stabilité de la vision, ainsi que moins de facteurs de risque.
La kératoplastie endothéliale présente plusieurs avantages par rapport à la kératoplastie pénétrante pleine épaisseur. Il sagit notamment de: récupération plus rapide de la vision; temps opératoire réduit; minimum ablation du tissu cornéen (et donc moins dimpact sur lintégrité structurelle de lœil et moins de risque de blessure); pas de complications liées à la suture; et réduction du risque dastigmatisme après la chirurgie.
Dans un période de temps relativement courte, la procédure de greffe cornéenne EK est devenue la technique préférée pour les patients atteints de dystrophie de Fuchs et dautres troubles endothéliaux de la cornée. Cependant, la PK traditionnelle de pleine épaisseur reste loption la plus appropriée lorsque la majorité de votre cornée est malade ou cicatrisée.
Récupération dune greffe de cornée
Le temps total de récupération de la greffe de cornée peut être jusquà un an ou plus. Au départ, votre vision sera floue pendant les premiers mois – et dans certains cas peut être pire quavant – pendant que votre œil shabitue à sa nouvelle cornée.
Au fur et à mesure que votre vision saméliorera, vous pourrez progressivement reprendre vos activités quotidiennes normales. Pendant les premières semaines, les exercices lourds et le levage sont interdits. Cependant, vous devriez pouvoir retourner au travail dans la semaine suivant la chirurgie, en fonction de votre travail et de la rapidité avec laquelle votre vision saméliore.
Des collyres stéroïdes seront prescrits pendant plusieurs mois pour aider votre corps à accepter le nouveau greffe de cornée, ainsi que dautres médicaments pour aider à contrôler linfection, linconfort et lenflure. Vous devez garder vos yeux protégés en tout temps en portant un écran ou une paire de lunettes afin que rien ne cogne ou ne pénètre par inadvertance dans votre œil.
Si des points de suture ont été utilisés dans votre chirurgie, ils sont généralement retirés de trois à 17 mois après la chirurgie, en fonction de la santé de votre œil et du taux de guérison. Des ajustements peuvent être apportés aux sutures entourant le nouveau tissu cornéen pour aider à réduire la quantité dastigmatisme résultant dune surface oculaire irrégulière.
Comme pour tout type de chirurgie, suivez toujours les instructions de votre chirurgien oculaire pour vous aider. minimiser les complications de la greffe de cornée et accélérer la guérison.
Rejet de la greffe de cornée
Les greffes de cornée sont effectuées régulièrement et ont un taux de réussite raisonnable. En fait, les greffes de cornée sont les plus réussies de toutes les greffes de tissus.
Le rejet de greffe de cornée peut être inversé dans 9 cas sur 10 sil est détecté suffisamment tôt.
Comme toute autre intervention chirurgicale, une greffe de cornée comporte certains risques. Mais, pour la plupart des gens, lamélioration ou le rétablissement de leur vision lemporte sur les complications potentielles associées à la greffe de cornée. Cest une décision très personnelle pour un patient de décider de subir une greffe de cornée.
Les complications dune greffe de cornée peuvent être importantes et peuvent inclure le rejet de greffe de cornée, une infection oculaire et des problèmes associés à lutilisation de points de suture.
Le rejet du tissu du donneur est la complication la plus grave après une greffe de cornée et survient chez 5 à 30 pour cent des patients. Le rejet de greffe se produit lorsque le système immunitaire de votre corps détecte la cornée du donneur comme un corps étranger et lattaque et tente de la détruire.
La recherche ** indique que le glaucome et le gonflement de la cornée associés à une chirurgie de la cataracte antérieure peuvent augmenter vos chances de rejet de greffe de cornée.
Reconnaître les principaux signes avant-coureurs du rejet de greffe de cornée est la première étape pour prévenir léchec du greffon. Vous pouvez vous en souvenir en utilisant lacronyme RSVP:
-
Rougeurs
-
Sensibilité extrême à la lumière
-
Diminution de la vision
-
Douleur
Les signes de rejet peuvent survenir dès un mois ou plusieurs années après la chirurgie. Votre ophtalmologiste vous prescrira des médicaments qui peuvent aider à inverser le processus de rejet. . Si elle est détectée tôt, la greffe réussira 9 fois sur 10, selon la Cornea Research Foundation of America.
Si votre greffe échoue, la greffe de cornée peut être répétée. Lurgence a généralement de bons résultats, le taux global de rejet augmente avec le nombre de greffes de cornée que vous avez.
Vision après une greffe de cornée
Votre vue devrait saméliorer progressivement quelques semaines après une greffe de cornée , mais cela peut prendre de quelques mois à un an pour avoir une vision stable dans lœil qui reçoit le tissu du donneur.
Après votre cornée la greffe est complètement guérie, il est possible de subir une chirurgie oculaire LASIK pour améliorer votre vision.
Vous serez laissé avec un certain degré de myopie (myopie) et lastigmatisme, car la courbe du nouveau tissu cornéen ne peut pas correspondre exactement à la courbe de votre cornée naturelle.
La réfraction post-chirurgicale est quelque peu imprévisible, et de grandes quantités dastigmatisme représenteront toujours un défi lors de lajustement ces patients avec des lunettes par la suite.
Les erreurs de réfraction légères causées par une greffe de cornée peuvent être corrigées avec des lunettes ; sinon des lentilles de contact sont nécessaires.
Les lentilles de contact rigides perméables aux gaz, également appelées lentilles RGP ou GP, et les lentilles de contact hybrides sont généralement les lentilles de contact les plus appropriées pour les patients transplantés cornéens en raison de lirrégularité de la cornée après la greffe . Cependant, les lentilles de contact souples sont également souvent une option.
Comme votre vision fluctuera au cours des premiers mois suivant votre chirurgie, il est conseillé dattendre que votre ophtalmologiste vous dise que votre vision est stable avant de vous remplir une prescription de lunettes ou être ajusté pour des lentilles de contact.
Une fois que votre œil est complètement guéri et que tous les points de suture utilisés ont été retirés, vous pouvez être admissible à une chirurgie oculaire au laser telle que le LASIK ou le PRK pour améliorer vos capacités voir avec ou sans lunettes ou lentilles en réduisant la myopie et lastigmatisme.
Cornées artificielles et cornées biosynthétiques
Le tissu dun donneur humain est loption préférée – et la plus efficace – pour remplacer une cornée malade ou blessée. Cependant, pour les patients qui présentent un risque élevé déchec de la greffe de cornée avec un donneur humain (comme plusieurs greffes de cornée humaine échouées) et qui nont pas dautres options pour améliorer la vision, un tissu de cornée artificiel peut être utilisé.
Artificiel les cornées, également appelées «kératoprothèse» ou «K-pro», sont fabriquées à partir dun matériau biologiquement inerte et sont typiquement réservées aux patients qui ont: une maladie auto-immune sévère; brûlures chimiques; accès limité ou inexistant aux tissus des donneurs humains; ou ont eu plusieurs échecs de transplantation de donneurs humains.
Un autre domaine de recherche en cours est la cornée biosynthétique. Lensemble de résultats1 lensemble de résultats2 lensemble de résultats3 lensemble de résultats4 dun récent essai clinique de phase précoce a montré quune cornée biosynthétique fabriquée à partir dun gène humain qui régule la production naturelle de collagène peut régénérer et réparer les tissus oculaires endommagés.
Alors que le domaine de les cornées biosynthétiques en sont encore à leurs balbutiements, avec dautres recherches, cette approche pourrait être une option efficace si le tissu dun donneur humain nest pas approprié ou disponible.
Aimee Rodrigues a également contribué à cet article.
Notes et références
* Cécité cornéenne: une perspective globale. Bulletin de lOrganisation mondiale de la santé. Mars 2001.
** Facteurs de risque déchec du greffon chez le receveur dans létude sur le donneur de cornée. Ophtalmologie. Juin 2009.
*** Une alternative biosynthétique au tissu de donneur humain pour induire la régénération cornéenne: suivi de 24 mois dune étude clinique de phase 1. Médecine translationnelle scientifique. Août 2010.
Page mise à jour en juin 2017