Introducción
Una cuarta parte de todos los isquémicos los trazos (una quinta parte de todos los trazos) son de tipo lacunar.
- Los infartos lacunares son pequeños infartos (de 2 a 20 mm de diámetro) en la sustancia blanca cerebral profunda, los ganglios basales o la protuberancia, que se presume son el resultado de la oclusión de una pequeña arteria perforante que irriga el áreas subcorticales del cerebro.
- Aunque es un subtipo de accidente cerebrovascular reconocido durante más de 50 años, la causa del accidente cerebrovascular isquémico lacunar y si es diferente del accidente cerebrovascular isquémico cortical sigue siendo objeto de debate.
- El accidente cerebrovascular lacunar no es benigno; El 30% de los pacientes quedan dependientes y los escasos datos a largo plazo sugieren que hasta el 25% de los pacientes sufren un segundo ictus en 5 años.
- Los accidentes cerebrovasculares por lacuna son causados por la enfermedad de vasos pequeños cerebrales (cSVD), un término que se utiliza para diferentes procesos patológicos que afectan los vasos pequeños del cerebro. La cSVD tiene un papel crucial en el infarto cerebral lacunar y en las hemorragias profundas o corticales. Además del deterioro cognitivo y la demencia, los problemas de la marcha también se asocian con frecuencia con la cSVD.
Este video de 3 minutos presenta bien el tema
Anatomía clínicamente relevante
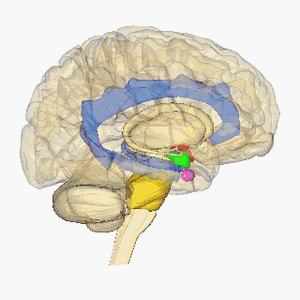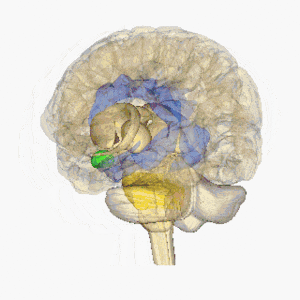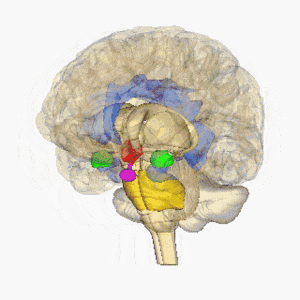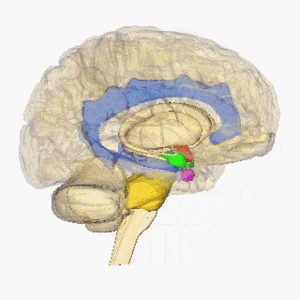
Los infartos lacunares se definen como pequeñas lesiones subcorticales con un tamaño menor de 15 mm de diámetro causado por la oclusión de una arteria penetrante de una arteria cerebral grande, más comúnmente del Círculo de Willis. Estas pequeñas arterias surgen en ángulos agudos desde los vasos principales y son anatómicamente propensas a la constricción y oclusión. Otras fuentes comunes de estas arterias penetrantes incluyen la arteria cerebral media y la arteria basilar. Para obtener más información, consulte Anatomía del cerebro
La imagen muestra el cerebro en rotación, hipotálamo = rojo, amígdala = verde, hipocampo / fornix = azul, protuberancia = oro, glándula pituitaria = rosa
La distribución anatómica de síndromes lacunares e infartos es más común en los
- ganglios basales (globo pálido, putamen, tálamo y caudado)
- Puente,
- subcortical estructuras de materia blanca (cápsula interna y corona radiada).
- Estos sitios anatómicos corresponden a lesiones en las arterias lenticuloestriadas, la arteria coroidea anterior, las arterias talamoperforantes, las ramas paramedianas de la arteria basilar y la arteria recurrente de Heubner desde la arteria cerebral anterior.
Síndromes lacunares.
Hay más de 20 síndromes lacunares que se han descrito, pero los más comunes son hemiparesia motora pura, accidente cerebrovascular sensorial puro, hemiparesia atáxica, accidente cerebrovascular sensoriomotor y disartria. síndrome de la mano torpe
Epidemiología
Un estudio estadounidense encontró que alrededor del 16% de los primeros accidentes cerebrovasculares isquémicos en los Estados Unidos son accidentes cerebrovasculares lacunares y en las comunidades afroamericanas los infartos lacunares representaron el 22% de los casos. accidentes cerebrovasculares isquémicos por primera vez.
Otra fuente informa que una cuarta parte de todos los accidentes cerebrovasculares isquémicos (una quinta parte de todos los accidentes cerebrovasculares) son de tipo lacunar.
Datos que comparan la frecuencia de accidentes cerebrovasculares lacunares entre diferentes sexos, razas y poblaciones mundiales no son fácilmente ac cesible. Un estudio realizado en Japón afirma que la frecuencia de infartos lacunares ha disminuido desde la década de 1960 debido a un control más agresivo de los factores de riesgo, principalmente la hipertensión.
Mecanismo de lesión / proceso patológico
Dr . Miller Fisher describió por primera vez la patología arterial bajo lagunas a mediados de la década de 1900.
La fisiopatología de los síndromes lacunares está intrínsecamente relacionada con 2 patologías vasculares de las arterias penetrantes de las principales arterias intracraneales y extracraneales:
- engrosamiento de la media que resulta en una disminución del diámetro arterial
- obstrucción de los orígenes por formación de microateromas.
- La enfermedad oclusiva es causada por: hipertensión crónica; diabetes y otros factores genéticos. Esto provoca un engrosamiento medial por necrosis fibrinoide, hipertrofia del músculo liso y otros elementos del tejido conjuntivo que dan como resultado la oclusión de estas arterias penetrantes (provocando un pequeño infarto en la región irrigada por estos pequeños vasos).
- La circulación colateral en estas áreas distantes pontinas y subcorticales es muy limitada, y en estos pacientes se ven afectados múltiples vasos penetrantes. Las áreas de infarto se fusionan para formar áreas en forma de lago de tejido cerebral infartado / edematoso.
- La curación de este tejido finalmente forma «lagunas».
Presentación clínica
Con mayor frecuencia, los síndromes lacunares afectan a los ancianos con hipertensión de larga duración. De lo contrario, los pacientes más jóvenes con síndromes lacunares pueden tener un diagnóstico de afecciones genéticas raras.
La queja de presentación generalmente no incluiría signos corticales como agnosia, afasia, negligencia, apraxia o hemianopsia.
Estos infartos lacunares generalmente causan síntomas en minutos u horas, pero pueden progresar con un curso tartamudo.
Las características clínicas y los hallazgos del examen físico de los síndromes lacunares son característicos del tipo de síndrome lacunar. Los 5 más comunes son
- Hemiparesia motora pura: debilidad en un lado del cuerpo (cara, brazo y pierna) sin signos corticales ni síntomas sensoriales.
- Accidente cerebrovascular sensorial puro: entumecimiento unilateral de la cara, brazo y pierna sin signos corticales ni déficits motores. Todas las modalidades sensoriales se verán afectadas.
- Hemiparesia atáxica: ataxia unilateral de las extremidades y debilidad que no guarda proporción con el déficit de fuerza / motor. Posiblemente otros signos cerebelosos ipsolaterales como disartria, dismetría y nistagmo sin presentar signos corticales.
- Accidente cerebrovascular sensoriomotor: debilidad y entumecimiento de la cara, brazo y pierna sin signos corticales.
- Síndrome de disartria-mano torpe: este es el menos común de todos los síndromes lacunares: debilidad facial, disartria, disfagia y dismetría / torpeza de una extremidad superior.
Diagnóstico Procedimientos
La evaluación inicial de una sospecha de accidente cerebrovascular lacunar implica imágenes del cerebro con una tomografía computarizada y una resonancia magnética del cerebro. Dado que las arterias perforantes pequeñas son difíciles de visualizar con la ATC y la MRA, el diagnóstico se realiza comparando las características clínicas del paciente con un infarto pequeño no cortical que se observa en la TC / RM. La tomografía computarizada / resonancia magnética inicial también es útil para descartar afecciones potencialmente mortales como hemorragia o hernia intracerebral.
Por lo general, se registra el historial de hipertensión o diabetes de un paciente y se compara con las características clínicas y la isquemia aguda en las imágenes cerebrales todo lo que se necesita para el diagnóstico de infartos lacunares. Si el cliente es más joven, se justifica una mayor investigación.
Manejo / Intervenciones
El tratamiento agudo de los infartos lacunares es como el de los accidentes cerebrovasculares isquémicos agudos.
Los pacientes con infartos lacunares son atendidos y atendidos por un equipo de atención que incluye
- Neurólogo
- Médico especialista en medicina física y rehabilitación
- fisioterapeutas, ocupacionales y sociales
En el ámbito ambulatorio, un neurólogo puede tratar los déficits neurológicos como la hemiparesia atáxica y motora con relajantes musculares como baclofeno, tizanidina y / o botox.
Las medidas preventivas con terapia antihipertensiva intensa, terapia con estatinas a dosis altas y un control estricto de los niveles de azúcar en sangre deben iniciarse inmediatamente después de un evento isquémico lacunar.
La terapia de rehabilitación para pacientes ambulatorios debe continuar hasta que la función neurológica del paciente pueda recuperarse lo más cerca posible de su nivel inicial antes del infarto.
Este video de 7 minutos resume muy bien los accidentes cerebrovasculares de Lacuna
Diagnóstico diferencial
Incluye, sin limitarse a
- accidentes cerebrovasculares isquémicos de grandes vasos (más comúnmente en el territorio de la arteria cerebral media)
- hemorragias intracraneales (hemorragias subaracnoideas, hemorragias subdurales, hemorragia intracerebral)
- convulsiones,
- episodios complicados de migraña.
Pronóstico
El pronóstico a corto plazo de los infartos lacunares es mejor que otros infartos debidos a otros mecanismos de ictus. Múltiples estudios epidemiológicos poblacionales sobre infartos lacunares han demostrado una supervivencia significativamente mejor entre los pacientes que sufrieron infartos lacunares en comparación con los que sufrieron infartos no lacunares (letalidad del 0% al 3% en el primer mes y del 3% al 9%). % durante el primer año, en comparación con el 14% y el 28%, respectivamente).