Es wurde keine eindeutige einzelne Ätiologie der Schizophrenie identifiziert. Die meisten Theorien akzeptieren sowohl genetische als auch umweltbezogene Beiträge zur Verursachung von Schizophrenie im Kindesalter (COS).
Eine Überprüfung der Daten aus der Längsschnitt-Zwillingsstudie zum Umweltrisiko britischer Kinder ergab dass psychotische Symptome in der Kindheit familiär und vererbbar sind. Diese Symptome sind mit sozialen Risikofaktoren verbunden; kognitive Beeinträchtigungen im Alter von 5 Jahren; Risikofaktoren für die Hausaufzucht; Verhaltens-, emotionale und Bildungsprobleme im Alter von 5 Jahren; und komorbide Zustände wie Selbstverletzung. Daher können psychotische Störungen im Kindesalter ein Marker für einen gestörten Entwicklungsprozess sein.
Im Vergleich zum üblichen Auftreten von Schizophrenie in der späten Adoleszenz oder im frühen Erwachsenenalter kann das Auftreten einer früher einsetzenden Schizophrenie im Kindesalter auf eine erhöhte genetische Belastung für Schizophrenie oder Schizophrenie zurückzuführen sein Schädigung des frühen Zentralnervensystems (ZNS) aufgrund eines Umweltfaktors.
Genetisches Risiko
Mehrere Faktoren deuten auf ein genetisches Risiko hin. Verwandte ersten Grades von Patienten mit früh einsetzender Schizophrenie (EOS) haben im Vergleich zur Allgemeinbevölkerung ein 5- bis 20-mal höheres Risiko, an Schizophrenie zu erkranken. Verwandte ersten Grades von Kindern mit Schizophrenie haben eine höhere Prävalenzrate für Schizophrenie und Schizophrenie-Spektrum-Störungen. Eine Zwillingsstudie in Dänemark kam zu dem Schluss, dass der Zwilling eines Patienten mit Schizophrenie ein 4,7-fach erhöhtes Risiko hatte, selbst an Schizophrenie zu erkranken, wenn bei dem ersten Zwilling vor dem 22. Lebensjahr eine Krankheit diagnostiziert oder vorgestellt wurde. Sie untersuchten keine spezifischeren Altersgruppen unter 22 Jahren, sagten jedoch (basierend auf ihren Altersunterschieden über 22 Jahren), dass das insgesamt abnehmende Alter bei der ersten Diagnose das Risiko einer Zweitdoppeldiagnose signifikant erhöhte.
In der Hochrisikostudie in Pittsburgh umfassten die Ergebnisse bei jungen Verwandten von Schizophreniepatienten Folgendes:
-
Hoch Anteile der Psychopathologie der Achse I, insbesondere der Aufmerksamkeitsdefizit-Hyperaktivitätsstörung (ADHS) und der Verhaltensstörung
-
Erhöhte Emotionen bei Verwandten
-
Ein Trend zu mehr Psychopathologie bei Nachkommen von Verwandten mit stark ausgeprägten Emotionen
-
Aufmerksamkeitsstörungen , räumliches Arbeitsgedächtnis und exekutive Funktionen
-
Erhöhte weiche neurologische Zeichen
-
Volumenreduktion in Amygdala, Hippocampus und Gyrus temporalis superior
-
Verminderter Schlaf bei langsamen Wellen
Verwandte ersten Grades von Personen mit Schizophrenie haben eine Beeinträchtigung der glatten Verfolgungsbewegungen des Auges, ähnlich wie bei der Untersuchung von Patienten mit Schizophrenie. Eine Studie ergab, dass gesunde Geschwister von Patienten mit COS die zerebrale graue Substanz im gleichen Muster wie bei den Patienten verringert hatten.
Die Untersuchung von Patienten des National Institute of Mental Health mit Beginn der Schizophrenie vor dem 13. Lebensjahr ergab eine 10% ige Rate zytogenetischer Anomalien. Bestimmte Genommutationen wurden ebenfalls signifikant mit EOS in Verbindung gebracht, einschließlich des Deletionssyndroms 1q21.1, 15q13.3 und 22q11.2, und könnten 0,5% –1% der Fälle ausmachen. Darüber hinaus wurden Assoziationen mit mehreren Schizophrenie-Suszeptibilitätsgenen in erwachsenen Patientenkohorten bei Schizophrenie-Patienten im Kindesalter, einschließlich DAOA, NRG1, DTNBP1 und GAD1, repliziert. Eine Studie an Han-Chinesen ergab, dass das Gen rs139887 in SOX10 mit Männern mit früh einsetzender Schizophrenie assoziiert ist. Eine andere Studie mit 385 Han-Chinesen fand einen spezifischen Polymorphismus im Serotonin-2A-Rezeptor, der „die Anfälligkeit für Schizophrenie mit frühem Erkrankungsalter verleiht“. Seltene genetische Variationen der miRNA (die an der Entwicklung des Gehirns beteiligt sind) waren bei Patienten mit früh einsetzender Schizophrenie 50% häufiger als in der Kontrollpopulation. Es gab auch einen Überschuss an neuartigen Varianten der Kopienzahl, die bekannte Gene bei Patienten überlappten oder störten im Vergleich zu den nicht übertragenen elterlichen „Kontroll“ -Chromosomen. Eine in Boston veröffentlichte Fallstudie ergab, dass zwei Patienten, die vor dem 7. Lebensjahr eine Schizophrenie entwickelten, beide Kopienzahlvarianten bei 16p13.11 besaßen, einem Ort, der sowohl mit Schizophrenie bei Erwachsenen als auch mit Autismus-Spektrum-Störung assoziiert war.
Eine Studie mit 177 Patienten in Schweden ergab eine größere globale DNA-Hypomethylierung (die genetische Instabilität vermittelt) in Leukozyten von Patienten mit Schizophrenie im Vergleich zu Kontrollen, wobei dieser Befund bei Patienten mit Schizophrenie noch ausgeprägter war Früh einsetzende Schizophrenie. {ref204-INVALID REFERENCE} Derzeit laufen Studien, um die Korrelation zwischen DNA-Methylierung und geschlechtsspezifischen Unterschieden bei früh einsetzender Schizophrenie zu untersuchen.
Neuroentwicklungs- und neuroanatomische Anomalien
In mehreren Studien wurden Komplikationen während der Schwangerschaft und Entbindung bei Erwachsenen beschrieben, die anschließend eine Schizophrenie entwickeln. Die Kombination von genetischem Risiko und Anzeichen eines erworbenen Schadens hat eine neurologische Entwicklungstheorie mit frühen ZNS-Anomalien nahegelegt, die zu einer erhöhten Anfälligkeit für Schizophrenie im späteren Leben beitragen. Eine Zunahme geringfügiger dysmorpher Merkmale hat auf pränatale Probleme hingewiesen. Es wurde gezeigt, dass eine Zunahme von Hypoxie-assoziierten Komplikationen die Wahrscheinlichkeit einer früher auftretenden Schizophrenie erhöht.
Die Neuroanatomie von Personen mit COS wurde durch Neuroimaging untersucht. Wie bei Erwachsenen mit Schizophrenie war der konsistenteste Befund die Vergrößerung der lateralen Ventrikel. Obwohl bei Erwachsenen statisch, entwickeln sich die Anomalien in der Gehirnmorphologie während der Adoleszenz. Die Möglichkeit eines neurodegenerativen Prozesses wurde angesprochen, aber auch in Frage gestellt.
Die Literatur hat eine überzeugende Geschichte für Defizite der grauen Substanz bei Personen mit COS enthüllt. Insbesondere haben Rapoport et al. gezeigt, dass Jugendliche mit Schizophrenie eine signifikant größere Abnahme der frontalen und temporalen grauen Substanz aufweisen Volumen als diejenigen, die bei gesunden altersangepassten Kontrollen beobachtet wurden (siehe die Bilder unten). Die Forscher stellten außerdem fest, dass Kinder mit Schizophrenie einen stärkeren Verlust an kortikaler grauer Substanz aufweisen als Kinder mit vorübergehender Psychose.
Greenstein et al. berichteten, dass sich der kortikale Dickenverlust bei Schizophrenie im Kindesalter mit zunehmendem Alter auf präfrontale und temporale Regionen zu lokalisieren scheint, die bei Patienten mit Schizophrenie im Erwachsenenalter unabhängig von der Medikation auftreten. Eine andere Studie zeigte, dass Schizophreniepatienten im Kindesalter, die Remissionskriterien erfüllten, im Vergleich zu nicht remittierten Patienten eine dickere graue Substanz im präfrontalen, temporalen und parietalen Kortex aufwiesen, was auf einen möglichen Zusammenhang zwischen Plastizität des Gehirns und Prognose hinweist.
Die Edinburgh-Hochrisikostudie schlug vor, dass bei Hochrisikopersonen (definiert als Probanden mit mindestens zwei nahen Verwandten mit Schizophrenie) der Wechsel von der Anfälligkeit zur Psychose vorausgehen könnte durch Verringerung der Größe und Verschlechterung der Funktion des Temporallappens.
In einer systematischen Überprüfung und Metaanalyse von 66 Artikeln, in denen das Gehirnvolumen bei Patienten mit einer ersten psychotischen Episode mit dem Volumen bei gesunden Kontrollen verglichen wurde, deutete die Metaanalyse darauf hin, dass das gesamte Gehirn und Das Hippocampusvolumen ist reduziert und das Ventrikelvolumen ist bei betroffenen Patienten im Vergleich zu gesunden Kontrollen erhöht. Darüber hinaus zeigten Magnetresonanztomographien des Gehirns, die bei Schizophrenie-Patienten im Kindesalter, ihren nichtpsychotischen Vollgeschwistern und übereinstimmenden Gesundheitsvergleichspersonen im Alter zwischen 10 und 29 Jahren, bei denen das Gesamtvolumen des linken und rechten Hippocampus gemessen wurde, zeigten, dass Patienten mit Beginn im Kindesalter auftraten Schizophrenie hatte eine feste Verringerung des Hippocampusvolumens im Vergleich zu nichtpsychotischen Geschwistern und Gesundheitsvergleichspersonen. Darüber hinaus wurden keine signifikanten volumetrischen oder Trajektorienunterschiede zwischen nichtpsychotischen Geschwistern und gesunden Vergleichspersonen festgestellt. Daher kann ein verringertes Hippocampusvolumen einen Phänotyp einer Zwischenerkrankung darstellen.
Eine Studie an Geschwistern von Patienten mit Schizophrenie im Kindesalter ergab einen Zusammenhang zwischen den volumetrischen Unterschieden des rechten oberen Frontalgyrus und des Kleinhirns und der späten Lernleistung bei der Wettervorhersageaufgabe ( ein Test des Lernens kognitiver Fähigkeiten). Die Autoren schlugen vor, dass einige dieser volumetrischen Anomalien „potenzieller Endophenotyp für Schizophrenie“ sein könnten. Sie schlugen vor, dass das genetische Risiko „am offensichtlichsten in der Jugend“ sei, da sich diese Anomalien normalisierten, als die Geschwister das Erwachsenenalter erreichten.
Studien an nichtpsychotischen Geschwistern von Schizophreniepatienten im Kindesalter haben gezeigt, dass sich präfrontale und temporale Defizite der grauen Substanz im frühen Alter zu normalisieren scheinen, wenn die Probanden die späte Adoleszenz erreichen . Diese Ergebnisse wurden von Mattai et al. Repliziert, die auch zeigten, dass nichtpsychotische Geschwister von Schizophreniepatienten im Kindesalter frühe Defizite der grauen Substanz aufweisen, die sich im Laufe der Zeit verbessern, was darauf hindeutet, dass die späte Adoleszenz ein kritischer Zeitpunkt für die größte Lokalisierung von Defiziten bei Probanden oder eine Normalisierung in sein kann nichtpsychotische Geschwister.
In einer Studie, in der das Volumen und die Form des Striatals untersucht wurden, wurden Patienten mit Schizophrenie im Kindesalter, ihre Geschwister und gesunde Kontrollpersonen verglichen. Sie fanden heraus, dass Patienten mit Schizophrenie im Kindesalter „subregionale striatale Formunterschiede“ aufwiesen, insbesondere eine Verschiebung des vorderen Teils des striatalen Kopfes nach innen und eine Verschiebung des hinteren Teils des striatalen Kopfes nach außen. Die Geschwister dieser Patienten zeigten diese Formvariationen zumindest teilweise .Diese Ergebnisse sind von besonderem Interesse, da „Traktate vom Striatalkopf weitgehend bis zum präfrontalen Kortex reichen“, was bei Patienten mit Schizophrenie im Kindesalter kortikale Dickendefizite zeigt.
Studien von Die Konnektivität der weißen Substanz bei Schizophrenie im Kindesalter hat bei beiden Patienten mit Schizophrenie im Kindesalter und ihren Geschwistern Anomalien im linken und rechten Kuneus (Okzipitallappen, visueller Kortex) festgestellt, obwohl sie keine statistisch signifikante Korrelation zwischen diesen Anomalien und Schizophrenie feststellen konnten Die Schwere der klinischen Symptome. Eine andere Studie über Anomalien der weißen Substanz schlug Anomalien des linken unteren Längsfasciculus und des linken unteren fronto-okzipitalen Fasciculus als „mögliche Biomarker für die Anfälligkeit für die Entwicklung von Schizophrenie“ vor. In einer anderen Studie wurden Wachstumsdefizite der weißen Substanz bei nicht-psychotischen Geschwistern von Patienten mit Schizophrenie im Kindesalter beobachtet, die sich jedoch mit dem Alter normalisierten.
In einer Studie, in der MRT-Daten überprüft wurden, wurde gefragt, ob eine abnormale kortikale Reifung auf Entwicklungsmodule im Gehirn beschränkt ist. Sie fanden heraus, dass Patienten mit Schizophrenie im Kindesalter „die Reifungstrajektorien der kortikalen Bereiche verändert“ hatten, die am cingulo-fronto-temporalen Entwicklungsmodul beteiligt waren.
Eine Studie fand Patienten mit Beginn im Kindesalter Schizophrenie zeigte „verzögerte Reifung der okzipitotemporalen Konnektivität, wobei nicht betroffene Geschwister einen milderen Phänotyp zeigten“. Diese Verzögerung normalisierte sich bei den nicht betroffenen Geschwistern bis zur Mitte des Jugendalters und normalisierte sich bei den Patienten mit Schizophrenie im Kindesalter bis zum frühen Erwachsenenalter. Die okzipitotemporale Konnektivität ist mit dem unteren Längsfasciculus verbunden, bei dem Entwicklungsverzögerungen mit Halluzinationen verbunden sein können.
Bei Patienten, bei denen eine Schizophrenie im Kindesalter diagnostiziert wurde, wurde eine verringerte Stärke der funktionellen Konnektivität über kurze Entfernungen festgestellt, obwohl „längere anatomische Entfernungen in der COS-Gruppe relativ normal waren“. Die Autoren dieser Studie stellten fest, dass dies mit der Idee des „Überschneidens“ von Kurzstreckenverbindungen bei Schizophrenie im Kindesalter übereinstimmt.
Bei der Untersuchung von Arbeitsgedächtnisnetzwerken wurde festgestellt, dass Patienten, bei denen eine früh einsetzende Schizophrenie diagnostiziert wurde, ein ähnliches abnormales Muster der dorsolateralen präfrontalen Kortexkonnektivität aufwiesen wie Erwachsene, bei denen Schizophrenie diagnostiziert wurde.
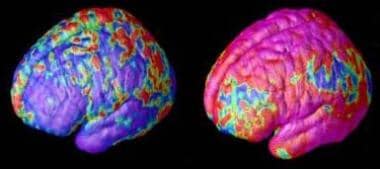 Schizophrenie im Kindesalter. Frühe und späte Defizite der grauen Substanz bei Schizophrenie. Bereiche mit Verlust an grauer Substanz, die in Rot und Gelb dargestellt sind, verteilen sich über 5 Jahre von hinten nach vorne (von rechts nach links) in zusammengesetzten MRT-Scandaten von 12 Teenagern mit Schizophrenie im Kindesalter ab dem 14. Lebensjahr (links). Rot und Gelb kennzeichnen Bereiche mit größerem Verlust. Quelle: Paul Thompson, MD, UCLA, Labor für Neuroimaging. NIMH-Mediendatei.
Schizophrenie im Kindesalter. Frühe und späte Defizite der grauen Substanz bei Schizophrenie. Bereiche mit Verlust an grauer Substanz, die in Rot und Gelb dargestellt sind, verteilen sich über 5 Jahre von hinten nach vorne (von rechts nach links) in zusammengesetzten MRT-Scandaten von 12 Teenagern mit Schizophrenie im Kindesalter ab dem 14. Lebensjahr (links). Rot und Gelb kennzeichnen Bereiche mit größerem Verlust. Quelle: Paul Thompson, MD, UCLA, Labor für Neuroimaging. NIMH-Mediendatei. 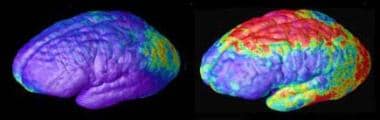 Schizophrenie im Kindesalter. Rate des Verlusts an grauer Substanz. Zusammengesetzte MRT-Scandaten zeigen Bereiche mit Verlust der grauen Substanz über 5 Jahre und vergleichen 12 normale Jugendliche (links) und 12 Jugendliche mit Schizophrenie im Kindesalter. Rot und Gelb kennzeichnen Bereiche mit größerem Verlust. Die Vorderseite des Gehirns befindet sich links. Quelle: Paul Thompson, MD, UCLA, Labor für Neuroimaging. NIMH-Mediendatei.
Schizophrenie im Kindesalter. Rate des Verlusts an grauer Substanz. Zusammengesetzte MRT-Scandaten zeigen Bereiche mit Verlust der grauen Substanz über 5 Jahre und vergleichen 12 normale Jugendliche (links) und 12 Jugendliche mit Schizophrenie im Kindesalter. Rot und Gelb kennzeichnen Bereiche mit größerem Verlust. Die Vorderseite des Gehirns befindet sich links. Quelle: Paul Thompson, MD, UCLA, Labor für Neuroimaging. NIMH-Mediendatei. Cannabiskonsum
Aus 6 Längsschnittstudien in 5 Ländern geht hervor, dass der regelmäßige Cannabiskonsum ein erhöhtes Risiko für eine Schizophrenie vorhersagt Diagnose oder Meldung von Symptomen einer Psychose.
Eine Studie ergab, dass 74% der Probanden mit Cannabiskonsumstörungen vor dem Auftreten positiver psychotischer Symptome eine Cannabiskonsumstörung hatten. Diese Probanden waren überwiegend männlich, zu Studienbeginn jünger, hatten ein früheres Alter zu Beginn positiver Symptome, ein geringeres Bildungsniveau, einen niedrigeren selbst-sozioökonomischen Status, eine bessere soziale Anpassung der prämorbiden Kindheit, einen Trend zu einer schlechteren akademischen Anpassung der prämorbiden Kindheit und weniger motorische Anomalien , aber schwerwiegendere Halluzinationen und Wahnvorstellungen.
In der multivariaten Analyse jedoch nur männliches Geschlecht, schlechterer sozioökonomischer Status, bessere prämorbide soziale Anpassung der Kindheit und schwerwiegendere positive Symptome bei Studieneintritt wurden mit einer lebenslangen Vorgeschichte von Cannabiskonsumstörungen in Verbindung gebracht. Die Autoren kamen zu dem Schluss, dass, obwohl der Cannabiskonsum bei den meisten Patienten dem Ausbruch der Krankheit vorausgeht, kein signifikanter Zusammenhang zwischen dem Ausbruch der Krankheit und Cannabiskonsumstörungen bestand, der nicht durch demografische und klinische Variablen erklärt wurde.
Eine andere Studie verwendete jedoch den Zeitplan für affektive Störungen und Schizophrenie bei Kindern im schulpflichtigen Alter (K-SADS), um einen möglichen Zusammenhang zwischen Cannabiskonsum, traumatischen Ereignissen und psychotische Symptome im Jugendalter. Cannabiskonsum und Kindheitstrauma waren signifikant mit dem Risiko verbunden, psychotische Symptome zu entwickeln.Wenn Cannabiskonsum und Kindheitstrauma bei demselben Patienten auftraten, stieg das Risiko für psychotische Symptome über das Risiko hinaus, das von beiden Faktoren allein ausgeht. Allerdings gaben nur 14 Studienteilnehmer an, psychotische Symptome zu haben. Daher müssen diese Ergebnisse wiederholt werden.
In einer Studie aus dem Jahr 2012 wurden T1-gewichtete MRTs von Jugendlichen mit früher einsetzender Schizophrenie (EOS), Cannabiskonsumstörungen (CUD), EOS plus CUD und gesunden Kontrollpersonen erhalten. In der EOS-Gruppe und der CUD-Gruppe hatte die linke obere parietale Region im Vergleich zu gesunden Kontrollen ein geringeres Volumen an grauer Substanz. Die kombinierte EOS / CUD-Gruppe zeigte ähnliche Ergebnisse, es wurde jedoch kein additiver Effekt gefunden. Trotzdem hatte die kombinierte EOS / CUD-Gruppe im Vergleich zur CUD und gesunden Kontrollgruppen im linken Thalamus geringere Volumina an grauer Substanz.
Cannabiskonsum im frühen Jugendalter in Verbindung mit einer bestimmten genetischen Anfälligkeit kann ein Risikofaktor für die Entwicklung von Schizophrenie sein.
A. Die Literaturübersicht von 2015 kam zu dem Schluss, dass „Cannabis den Verlauf der Psychose verändert, indem es bei einer gefährdeten Jugendbevölkerung einen frühen Krankheitsbeginn auslöst.“ Während mehrere Theorien darüber aufgestellt wurden, wie dies geschehen könnte – Drogenmissbrauch, der psychiatrische Störungen beeinflusst, psychiatrische Störungen, die den Drogenmissbrauch beeinflussen, unabhängige und sich gegenseitig ausschließende Prozesse -, verzichteten sie darauf, einem bestimmten Mechanismus zuzuschreiben.
Frühkindliches Trauma
Wie bereits erwähnt, wurde das frühkindliche Trauma mit psychotischen Symptomen im Kindesalter korreliert. Eine Studie ergab, dass 93,1% der Patienten mit früh einsetzender Schizophrenie „im Kindesalter unerwünschte Ereignisse im Leben hatten“. 46,9% hatten „traumatische Ereignisse erlebt“.
Insbesondere erhielten Arsenault et al. Daten aus der Längsschnitt-Zwillingsstudie zum Umweltrisiko, in der Mütter im Alter von 5, 7, 10 und 12 Jahren befragt wurden, ob die Kinder hatten Misshandlungen durch einen Erwachsenen, Mobbing durch Gleichaltrige oder die Beteiligung an einem Unfall erlebt. Als die Kinder 12 Jahre alt waren, wurden sie nach Mobbing-Erfahrungen und psychotischen Symptomen gefragt. Kinder, die Misshandlungen durch einen Erwachsenen oder Mobbing durch Gleichaltrige erlebten, waren wahrscheinlicher psychotische Symptome im Alter von 12 Jahren zu melden als Kinder, die keine Misshandlung erlebten. Der Befund eines höheren Risikos für psychotische Störungen wurde beobachtet, unabhängig davon, ob diese Ereignisse früh im Leben oder später in der Kindheit auftraten. Darüber hinaus blieb dieser Befund beim Geschlecht signifikant, sozioökonomisch Deprivation, Internalisierung oder Externalisierung von Problemen, genetische Anfälligkeit von Kindern für die Entwicklung von Psychosen und IQ wurden kontrolliert.
Darüber hinaus wurde eine prospektive Kohortenstudie o f 12-jährige Kinder bewerteten das Risiko psychotischer Symptome anhand des Interviews mit psychoseartigen Symptomen. Kinder, die im Alter von 8 und / oder 10 Jahren Opfer von Mobbing geworden waren, unabhängig von vorheriger Psychopathologie, familiären Widrigkeiten oder dem IQ des Kindes, hatten ein zweifach erhöhtes Risiko für psychotische Symptome. Das Risiko erhöhte sich, wenn die Viktimisierung chronisch oder schwerwiegend war.
Infektionen
Eine Studie fand auch einen Zusammenhang zwischen viralen ZNS-Infektionen und späterer Psychose. Insbesondere wurde einer nationalen Kohorte von Kindern, die zwischen 1973 und 1985 geboren wurden, anhand schwedischer nationaler Register der Zusammenhang zwischen ZNS-Infektionen im Alter von 0 bis 12 Jahren und der Aufnahme nicht affektiver psychotischer Erkrankungen ab dem 14. Geburtstag (N = 2269) ermittelt. Es bestand ein leicht erhöhtes Risiko für nicht-affektive psychotische Erkrankungen im Zusammenhang mit viralen ZNS-Infektionen sowie Schizophrenie. Es gab kein erhöhtes Risiko in Bezug auf bakterielle Infektionen. Die Exposition gegenüber Mumps-Virus oder Cytomegalie-Virus war mit einer späteren Psychose verbunden. Weitere Untersuchungen zu dieser Korrelation sind jedoch erforderlich.
Immunologie
Einige konzentrieren ihre Aufmerksamkeit auf immunologische Marker als potenzielle Biomarker für Schizophrenie, andere arbeiten sogar daran, diese zu finden ein kausaler Zusammenhang zwischen Immunprozessen und Schizophrenie. Eine solche Studie implizierte eine Autoimmunkomponente der Schizophrenie, wobei festgestellt wurde, dass die Thrombozyten-assoziierten Autoantikörper (PAA) bei Patienten mit Schizophrenie im Kindesalter im Vergleich zu einer Gruppe von Kindern, bei denen eine Verhaltensstörung diagnostiziert wurde, erhöht waren. Die Autoren dieser Studie schlugen vor, PAA als möglichen diagnostischen Biomarker für Schizophrenie im Kindesalter zu messen. Eine andere Studie fand eine statistisch signifikante Korrelation zwischen negativen Symptomen einer früh einsetzenden Schizophrenie und IL-4- und IL-10-Spiegeln.
Neurotransmitter und Schizophrenie
Die meisten psychologischen, pharmakologischen und bildgebenden Untersuchungen zur Schizophrenie im Kindesalter deuten auf eine Funktionsstörung des präfrontalen Kortex und des limbischen Systems hin. Der an der Pathophysiologie der Schizophrenie beteiligte Neurotransmitter ist Dopamin.Medikamente, die die dopaminerge Aktivität erhöhen, können eine schizophreniforme Psychose auslösen, und Medikamente, die postsynaptische D2-Rezeptoren blockieren, helfen, die Symptome der Schizophrenie zu lindern.
Andere Neurotransmitter können ebenfalls an der Pathophysiologie der Schizophrenie beteiligt sein. Glutamat ist teilweise auf die Entstehung psychotischer Symptome durch Phencyclidin und das Vorhandensein einer Funktionsstörung des N-Methyl-D-Aspartat (NMDA) -Rezeptors zurückzuführen. Serotonin kann wichtig sein. Die neuen atypischen Antipsychotika haben eine herausragende serotonerge Wirkung. Vorläufige Studien legen nahe, dass Gamma-Aminobuttersäure (GABA) wichtig sein könnte. N-Acetylaspartat könnte ebenfalls eine Rolle spielen, da eine Studie bei Patienten mit früh einsetzender Schizophrenie niedrigere Spiegel im präfrontalen Kortex und Thalamus fand. Diese Werte reagierten und normalisierten sich nach sechsmonatiger Behandlung mit atypischen Antipsychotika.
Verschiedene mögliche Ätiologien
Es wurde keine einzige Ätiologie für Schizophrenie im Kindesalter identifiziert, und wahrscheinlich ist sie multifaktoriell. Daher versuchen viele, mögliche Ursachen, Faktoren oder Biomarker im Zusammenhang mit Schizophrenie im Kindesalter zu identifizieren.
In einer Studie an Patienten in einem nigerianischen Tertiärzentrum wurden Patienten untersucht Bei Psychosen im Kindesalter im Vergleich zu Jugendlichen im Jugendalter traten häufiger Mütter auf, die während der Schwangerschaft oder im Kindesalter krank waren. Die Autoren schlugen vor, dass eine Erkrankung der Mutter ein relevanter Bestandteil der Schizophrenie im Kindesalter sein könnte. Eine andere Studie untersuchte einen möglichen Zusammenhang zwischen früh einsetzender Schizophrenie und mütterlichem kleinzelligem Lungenkrebs. Diese Autoren vermuteten einen Zusammenhang aufgrund des potenziell prodromalen Aspekts der Autoimmunität von kleinzelligem Lungenkrebs. Ihre Stichprobengröße war klein, aber sie fanden eine statistisch signifikante Assoziation zwischen den beiden.
Eine weitere Studie untersuchte die Wirkung von oxidativem Stress auf die Pathogenese der Schizophrenie. Die Autoren der Studie stellten fest, dass der Gesamtantioxidationsstatus signifikant mit der kognitiven Grundfunktion bei früh einsetzender Psychose assoziiert war (ein niedriger Gesamtantioxidationsstatus ist mit einer geringeren kognitiven Leistung verbunden).