Introducere
Un sfert din toate ischemele loviturile (o cincime din toate loviturile) sunt de tip lacunar.
- Infarctele lacunare sunt infarcte mici (2-20 mm diametru) în substanța albă cerebrală profundă, ganglionii bazali sau pons, presupuse a rezulta din ocluzia unei singure artere perforante mici care alimentează zone subcorticale ale creierului.
- Deși este un subtip recunoscut de accident vascular cerebral de peste 50 de ani, cauza accidentului vascular cerebral ischemic lacunar și dacă este diferit de accidentul vascular cerebral ischemic cortical rămâne în dezbatere.
- Accidentul lacunar nu este benign; 30% dintre pacienți sunt lăsați dependenți, iar datele insuficiente pe termen lung sugerează că până la 25% dintre pacienți au un al doilea accident vascular cerebral în decurs de 5 ani.
- Accidentul vascular cerebral de lacună este cauzat de boala vaselor mici cerebrale (cSVD), un termen folosit pentru diferite procese patologice care afectează vasele mici ale creierului. cSVD are un rol crucial în infarctul cerebral lacunar și în hemoragiile profunde sau corticale. În plus față de declinul cognitiv și demența, problemele de mers sunt, de asemenea, frecvent asociate cu cSVD.
Acest videoclip de 3 minute introduce subiectul bine
Anatomie relevantă clinic
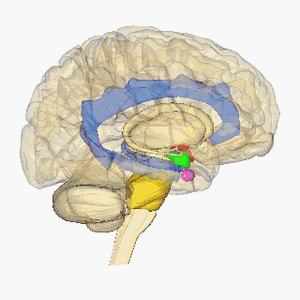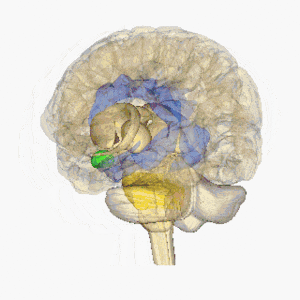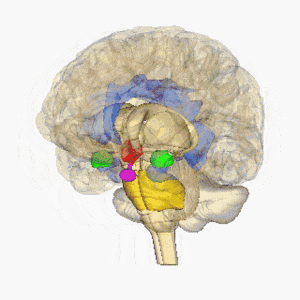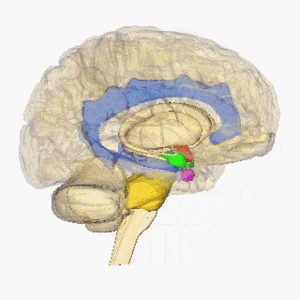
Infarctele lacunare sunt definite ca leziuni subcorticale mici cu o dimensiune mai mică cu diametrul de peste 15 mm cauzat de ocluzia unei artere penetrante dintr-o arteră cerebrală mare, cel mai frecvent din Cercul Willis. Aceste artere mici apar în unghiuri ascuțite de la vasele majore și sunt predispuse anatomic la constricție și ocluzie. Alte surse comune ale acestor artere penetrante includ artera cerebrală mijlocie și artera bazilară. Pentru mai multe informații, consultați Anatomia creierului
Imaginea arată creierul rotativ, hipotalamus = roșu, amigdala = verde, hipocamp / fornix = albastru, pons = auriu, glanda pituitară = roz
Distribuția anatomică a sindroamelor și infarctelor lacunare este cel mai frecvent în
- ganglionii bazali (globus pallidus, putamen, talamus și caudat)
- Pons,
- subcortical structurile substanței albe (capsula internă și coroana radiază).
- Aceste situri anatomice corespund leziunilor la nivelul arterelor lenticulostriate, arterei coroidiene anterioare, arterelor talamoperforante, ramurilor paramediene ale arterei bazilare și arterei recurente a lui Heubner din artera cerebrală anterioară.
Sindroame lacunare.
Există peste 20 de sindroame lacunare care au fost descrise, dar cele mai frecvente sunt hemipareza motorie pură, accident vascular cerebral pur, hemipareză ataxică, accident vascular cerebral senzorimotor și disartrie- sindromul mâinii stângace
Epidemiologie
Un studiu din SUA a constatat că aproximativ 16% din primele accidente vasculare cerebrale ischemice din Statele Unite sunt atacuri lacunare, iar în comunitățile afro-americane infarctele lacunare au reprezentat 22% din accidentele vasculare ischemice pentru prima dată.
O altă sursă raportează că un sfert din toate accidentele vasculare cerebrale ischemice (o cincime din toate accidentele vasculare cerebrale) sunt de tip lacunar.
Date care compară frecvența accidentelor vasculare lacunare diferite sexe, rase și populații din întreaga lume nu sunt ușor ac cesibil. Un studiu din Japonia afirmă că frecvența infarctelor lacunare a scăzut din anii 1960, datorită controlului mai agresiv al factorilor de risc, în primul rând al hipertensiunii arteriale.
Mecanismul leziunilor / procesului patologic
Dr. . Miller Fisher a descris pentru prima dată patologia arterială sub lacune la mijlocul anilor 1900.
Fiziopatologia sindroamelor lacunare este legată inerent de 2 patologii vasculare ale arterelor penetrante din arterele intracraniene și extracraniene majore:
- îngroșarea mediilor rezultând scăderea diametrului arterial
- obstrucția originilor prin formarea microateromului.
- Boala ocluzivă este cauzată de: hipertensiune cronică; diabet și alți factori genetici. Acest lucru determină îngroșarea medială prin necroză fibrinoidă, hipertrofie musculară netedă și alte elemente ale țesutului conjunctiv, rezultând ocluzie în aceste artere penetrante (provocând un infarct mic în regiunea furnizată de acest vas mic)
- Circulația colaterală în aceste zone îndepărtate pontine și subcorticale este foarte limitată și la acești pacienți sunt afectate mai multe vase penetrante. Zonele de infarct se unesc pentru a forma zone lacustre de țesut cerebral infarctat / edematos.
- Vindecarea acestui țesut formează în cele din urmă „lacune”.
Prezentare clinică
Cel mai frecvent, sindroamele lacunare afectează vârstnicii cu hipertensiune arterială de lungă durată. În caz contrar, pacienții mai tineri cu sindroame lacunare pot avea un diagnostic de afecțiuni genetice rare.
Plângerea prezentatoare nu ar include de obicei semne corticale, cum ar fi agnozia, afazia, neglijarea, apraxia sau hemianopsia.
Aceste infarcte lacunare cauzează de obicei simptome în câteva minute până la ore, dar pot evolua cu un curs de bâlbâială.
Caracteristicile clinice și rezultatele examenului fizic ale sindroamelor lacunare sunt caracteristice tipului de sindrom lacunar. Cele mai frecvente 5 dintre acestea sunt
- Hemipareza motorie pură: slăbiciune pe o parte a corpului (față, braț și picior) fără semne corticale și simptome senzoriale.
- Accident vascular cerebral pur: amorțeală unilaterală a feței, brațului și piciorului fără semne corticale sau deficite motorii. Toate modalitățile senzoriale vor fi afectate.
- Hemipareza ataxică: ataxie unilaterală a membrelor și slăbiciune care este disproporționată cu forța / deficitul motor. Eventual, alte semne cerebeloase ipsilaterale, cum ar fi disartria, dismetria și nistagmusul, fără a prezenta semne corticale.
- Accident vascular cerebral senzorimotor: slăbiciune și amorțeală a feței, brațului și piciorului fără semne corticale.
- Sindromul mâinilor disartria-neîndemânatică: acesta este cel mai puțin frecvent dintre toate sindroamele lacunare – slăbiciune facială, disartrie, disfagie și dismetrie / stângăcie a extremității superioare.
Diagnostic Proceduri
Evaluarea inițială a unui accident vascular cerebral lacunar suspectat implică imagistica creierului cu CT cerebral și RMN. Deoarece arterele perforante mici sunt greu de vizualizat cu CTA și MRA, diagnosticul se pune prin potrivirea caracteristicilor clinice ale pacientului cu un infarct mic, necortical, observat la CT / RMN. CT / RMN inițial este, de asemenea, util în excluderea afecțiunilor care pun viața în pericol, cum ar fi hemoragia intracerebrală sau hernia. tot ce este necesar pentru diagnosticarea infarctelor lacunare. Dacă clientul este mai tânăr, este necesară o investigație suplimentară.
Management / Intervenții
Tratamentul acut al infarctelor lacunare este ca cel al accidentelor vasculare cerebrale ischemice acute.
Pacienții cu infarct lacunar sunt gestionați și văzuți de o echipă de îngrijire, inclusiv
- Neurolog
- Medic fizic și medic de reabilitare
- terapeuți fizici, ocupaționali și sociali
În ambulatoriu, un neurolog poate trata deficite neurologice cum ar fi hemipareza ataxică și motorie cu relaxante musculare precum baclofen, tizanidină și / sau botox.
Măsurile preventive cu terapie antihipertensivă intensă, terapie cu statine cu doze mari și control strict al zaharurilor din sânge trebuie inițiate imediat după un eveniment ischemic lacunar.
Terapia de reabilitare ambulatorie trebuie continuată până când funcția neurologică a pacientului poate fi readusă cât mai aproape de linia de bază înainte de infarct.
Acest videoclip de 7 minute rezumă frumos accidentele vasculare cerebrale Lacuna br>
Diagnostic diferențial
Include, fără a se limita la
- accidente vasculare cerebrale ischemice ale vaselor mari (cel mai frecvent în teritoriul arterei cerebrale medii)
- hemoragii intracraniene (sângerări subarahnoide, sângerări subdurale, hemoragii intracerebrale) li>
- convulsii,
- evenimente de migrenă complicate.
Prognostic
Prognosticul pe termen scurt al infarctelor lacunare este mai bun decât alte infarcte datorate altor mecanisme de AVC. Studiile epidemiologice multiple bazate pe populație asupra infarctelor lacunare au arătat o supraviețuire semnificativ mai bună la pacienții care au suferit de infarct lacunar comparativ cu cei care au suferit de infarct non-lacunar (caz de fatalitate de la 0% la 3% în prima lună și de la 3% la 9 % în primul an, comparativ cu 14% și, respectiv, 28%).