Cest votre premier jour en tant que commis au service des urgences et votre personnel vous a demandé de voir un patient de 80 ans atteint de BPCO connue présentant un essoufflement croissant. Il vous rappelle de vérifier le moniteur patient lorsque vous y allez pour rechercher déventuelles anomalies et pour enregistrer un nouvel ensemble de signes vitaux sur le graphique.
Les moniteurs patient peuvent être accablants au début de votre formation lorsque vous êtes pas tout à fait sûr de ce que vous regardez. Il y a tellement de nombres, de formes donde et de sons – comment êtes-vous censé savoir ce quest quoi? Lorsque vous êtes dans un service d’urgence très fréquenté, il est important de savoir à quoi ressemble un moniteur patient typique et comment interpréter tous les composants. Connaître les bases de linterprétation du moniteur patient et du placement des électrodes ECG peut faire dun commis débutant un membre précieux de léquipe du service durgence.
Voici un exemple de moniteur patient. La disposition typique comprend les signes vitaux numériques à droite et les formes donde à gauche, vous donnant un aperçu général des signes vitaux en temps réel du patient.
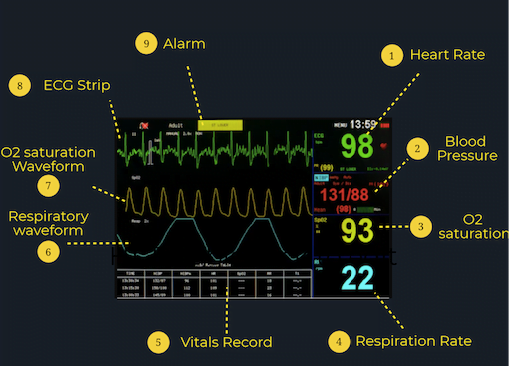
Ce que les chiffres signifient:
Différents moniteurs patient peuvent enregistrer et suivre un large éventail dinformations, mais presque tous les moniteurs patient enregistreront ces signes vitaux clés :
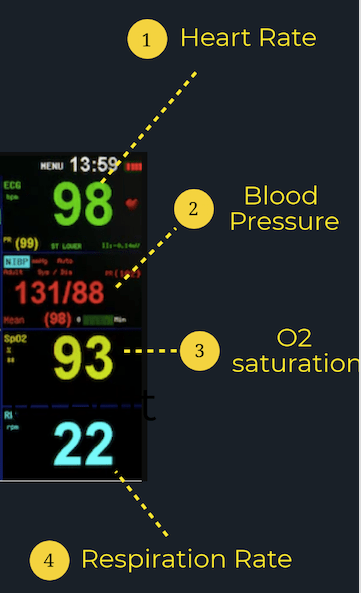
Fréquence cardiaque (FC): généralement, la fréquence cardiaque est présentée en haut du moniteur en vert. Le nombre sera identifié par un «HR» ou «PR» (fréquence du pouls) à côté ou juste au-dessus et est présenté en battements par minute (bpm). Un adulte normal a une fréquence cardiaque au repos comprise entre 60 et 100 bpm.
Tension artérielle (TA): La pression artérielle du patient est généralement présentée à l’écran sous «SYST» ou «SYS» pour systolique et «DIAS» ou «DIA» pour diastolique. Une TA moyenne est denviron 120/80.
Saturation en oxygène (SpO2): La saturation en oxygène du patient sera située sur le moniteur sous « SpO2 » et est une mesure de la quantité doxygène dans le sang du patient. Une saturation normale en O2 est de 95% ou plus Cependant, il est important de se rappeler que certaines populations telles que celles atteintes de MPOC ont un seuil normal plus bas.
Fréquence respiratoire (RR): recherchez la fréquence respiratoire du patient sous «RR» sur le moniteur du patient. Il est rapporté en respirations par minute, avec des valeurs normales entre 12 et 20. Cependant, ce nombre nest pas très précis, dautant plus que la respiration du patient va plus vite ou plus lentement.
Signification des lignes:
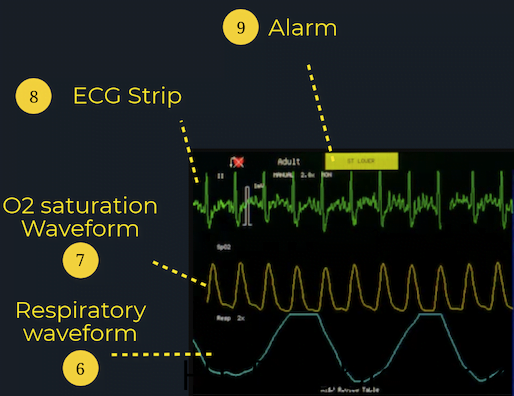
Lecture ECG: La lecture ECG sur le moniteur patient nest pas destinée à une analyse ECG détaillée car elle ne représente généralement quune seule dérivation (le plus souvent la dérivation II). Au lieu de cela, il est plus utile pour guider les réanimations aiguës ou gérer les arythmies, car il peut vous donner des informations sur lactivité électrique du cœur et son niveau de fonction. Si vous avez des inquiétudes concernant la fonction cardiaque d’un patient, procurez-vous un ECG à 12 dérivations! Connaître les emplacements appropriés des électrodes pour les moniteurs cardiaques à 5 points et les ECG à 12 dérivations est également une compétence importante pour les apprenants débutants à lurgence. Pour obtenir des ressources pour examiner les placements de prospects, consultez le Canadian Frontline Primer ou ce billet de blog de Life in the Fast Lane pour une explication approfondie.
Forme donde SpO2: La forme donde SpO2 permet aux cliniciens de déterminer sil y en a problèmes de circulation ou de perfusion périphérique. Chaque pic de la forme donde de SpO2 doit être en corrélation avec un battement cardiaque sur la forme donde ECG aux mêmes intervalles, car le sang oxygéné est pompé hors du cœur à chaque battement cardiaque.
Forme donde respiratoire: la forme donde «RESP» sur le moniteur est utile pour les cliniciens pour surveiller tout problème respiratoire tel que lapnée ou la dyspnée.
Signification de lalarme:
Si lun des signes vitaux tombe en dehors de la plage normale, le moniteur patient alertera les cliniciens en émettant une alarme et en faisant clignoter une alerte à lécran. Bien que lalarme puisse indiquer un problème grave tel quune baisse soudaine dO2 saturation ou TA, il est important de noter que le déclenchement de lalarme ne signifie pas toujours quil y a un problème clinique. Lune des raisons les plus courantes pour lesquelles lalarme se déclenche est que lun des capteurs nest pas recevoir des informations. Lécran peut afficher aucune lecture, une valeur numérique ou une forme donde fluctuante, ou une lecture qui ne correspond pas à limage clinique. Assurez-vous toujours que tous les fils et sondes sont correctement fixés et fixés! Cest également courant pour le alarme pour suggérer Vfib mais le patient pourrait simplement bouger (ou sei zing).Cependant, si jamais vous êtes préoccupé par les valeurs ou les lectures présentées sur le moniteur patient, vérifiez votre patient et trouvez votre résident principal ou votre personnel dès que possible. Il vaut mieux prévenir que guérir!
Enfin, les apprenants débutants font parfois l’erreur de se concentrer trop sur un nombre anormal. Si un signe vital se situe en dehors des limites normales, cela peut indiquer un problème; cependant, cela pourrait aussi être une valeur aberrante. Noubliez pas que la FC dun patient peut être élevée en raison de la douleur, du syndrome de la blouse blanche ou de fortes émotions. De même, une PA peut changer en raison de la position du patient ou de son état d’hydratation. En conséquence, il est important de se rappeler de toujours interpréter les signes vitaux ensemble et dans le contexte du tableau clinique du patient et d’envisager de nombreuses explications possibles pour expliquer pourquoi les signes vitaux sont anormaux.

Téléchargez cette infographie sur restez avec vous à lurgence ou dans les salles pour un rappel rapide en déplacement!
Révision avec le personnel
Jai une relation amour / haine avec le moniteur. Je me souviens en tant quétudiant en médecine junior de mon premier jour en pédiatrie alors que je moccupais dun garçon de 6 mois. Pendant mes tournées, le moniteur a soudainement commencé à salarmer. Son rythme cardiaque était de 140! Mon expression a effrayé sa mère et elle et moi nous sommes précipités dehors pour attraper les infirmières et un pédiatre. Il savère que 140 nest que la limite supérieure de caractères pour les tweets et est parfaitement normal pour cette tranche dâge. Jai été égaré par ce moniteur et cela a engendré une querelle de dix ans.
Maintenant, jen suis venu à lapprécier un peu plus; avec familiarité, j’ai appris que les alarmes vous rappellent de vérifier le patient. Noubliez pas que tout nombre qui ne correspond pas à ce que vous voyez nécessite un examen plus approfondi. La TA automatisée peut être influencée par un certain nombre de facteurs, mais parfois cette seule faible lecture peut être un message. Javais un homme de 80 ans avec 1 lecture de 60/40 et ensuite chaque lecture suivante était de 120/80. Il a fini par passer dun anévrisme abdominal rompu dans les 30 minutes. Dautres fois, la lecture peut être complètement erronée, alors faites attention aux tendances.
La fréquence respiratoire est dans lensemble peu fiable. Mesurez toujours le RR manuellement car il sagit de lindicateur de maladie le plus sensible et la mesure de la machine est généralement erronée (à moins que nous ne parlions dun patient sous respirateur).
Les infirmières de chevet sont une excellente ressource sur les moniteurs – elles ont une tonne dastuces pour installer, interpréter et modifier le moniteur et je vous encourage à leur demander de partager leurs connaissances. Noubliez pas que de nombreux hôpitaux ont des configurations variées, donc bien quils fassent fondamentalement la même chose, les menus et la configuration sont probablement différents.
Un conseil de pro que jai appris de mes collègues infirmiers est que vous pouvez régler le moniteur ECG pour ralentir la fréquence, cela étend votre électrocardiogramme et peut aider à distinguer des rythmes plus rapides – cela peut aider à éliminer les dents de scie du flutter auriculaire. Cela peut aider à distinguer SVT vs Sinus tach. Passez du temps avec le moniteur et il vous donnera ses secrets.

- Bio
- Derniers messages

Megan Chu


Derniers messages de Megan Chu (tout voir)
- Demande de consultations aux urgences – 21 juillet , 2020
- Comment lire les moniteurs patients – 23 juin 2020